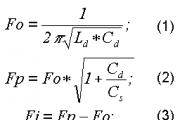Ядовитый плющ растение как лечить ожоги. Ядовитый сумах, плющ, дуб
Согласно определению Всемирной организации здравоохранения преждевременные роды, это те роды, которые произошли в период с до 37 неделе беременности либо на 154-259 день гестации, если срок отсчитывать от первого дня последних месячных. На территории России преждевременными считают те роды, которые произошли в период с 28 по 37 неделю беременности либо на 196-259 день гестации. Роды на сроке от 22 до 27 недели в России выделены в особую категорию, которую принято считать поздним абортом, а не преждевременными родами. Именно разными сроками в преждевременных родах и была обусловлена разница в статистических данных между Россией и Европой. Рождение малыша на сроке от 37 недель уже не считается преждевременным. Другими словами, если у женщины роды произошли на сроке с 37 по 42 неделю, то их считают срочными, начавшимися в срок.
Причины преждевременных родов
Итак, какие же причины преждевременных родов:
- травма шейки матки во время прошлой беременности - преждевременные роды, крупный плод (более 4 кг), стремительные и быстрые роды, использование вакуума или акушерских щипцов, разрыв во время родов шейки матки;
- произведенные ранее операции на шейке матке - ампутация, конизация;
- внутриматочное вмешательство - гистерорезекция, выскабливание, аборт ;
- генные дефекты, способные стать причиной синтеза соединительной ткани шейки матки;
- синдром Рендю-Ослера, Марфана, Элерса-Данло;
- ранние сроки преждевременных родов могут возникнуть в результате инфекционных болезней женских половых органов, спровоцировавших неполноценность шейки матки - мегаловирусная инфекция, герпес, микроплазмоз, хламидиоз, уреаплазмоз, бактериальный вагиноз и кандидоз ;
- эндокринные нарушения способные привести к переменам в структуре шейки матки, ее укорачиванию либо расширению шеечного канала;
- повышенная нагрузка на шейку матки, во время беременности при многоводии, многоплодии, крупном плоде;
- общие инфекционные болезни матери - хронический тонзиллит, краснуха, вирусный гепатит, грипп;
- общие болезни на стадии декомпенсации - гипертоническая болезнь, пороки сердца, заболевания почек, печени , крови, сахарный диабет;
- резус-конфликт - возникает в том случае, когда у женщины отрицательный резус-фактор, а у плода - положительный. Последствия такого конфликта могут быть трагичными - возникает риск развития гемолитической болезни у малыша, нередко беременность заканчивается преждевременными родами, чаще кесаревым сечением, в тяжелых случаях малыш может умереть.
Симптомы и признаки ранних родов
Как уже было сказано ранее, чем дольше малыш будет находиться в утробе матери, тем более здоровым и жизнеспособным он родиться. Отсюда следует, что необходимо знать симптомы преждевременных родов, чтобы по возможности их остановить. Остановить процесс действия можно, однако лишь в том случае, когда речь идет об угрожающих и начинающихся родах. В том случае, если уже началась родовая деятельность, а шейка матки уже начала раскрываться, то остановить данный процесс уже невозможно. Остается лишь аккуратно их провести, стараясь всяческими силами, спаси жизнь ребенка. Крайне важно вовремя обратиться к врачу. Итак, какие же могут быть симптомы такого неприятного явления, как преждевременные роды.
Угрожающие преждевременные роды дают о себе знать началом боли в области поясницы и нижней части живота. Матка прибывает в тонусе, в результате чего живот становится твердым, но шейка матки при этом не раскрывается. Сопровождаются начинающиеся преждевременные роды схваткообразными сокращениями матки, фактически это уже и есть полноценные схватки. В этом случае происходит укорачивание и раскрытие шейки матки. Нередко в таком случае происходит отхождение околоплодных вод.
В общем, преждевременные роды по своим симптомам практически не чем не отличаются от обычных, хотя зачастую сопровождаются разными осложнениями: чрезмерной или слабой родовой деятельностью, кровотечением и отслойкой плаценты. Зачастую преждевременные роды по времени длятся гораздо меньше, чем обычные.
Как и чем можно вызвать преждевременные роды?
Если вам интересно, как вызвать преждевременные роды, то делать это в случае необходимости должны в клинике и лишь при наличии показаний к этому. Также увеличивает риск преждевременных родов употребление наркотиков, алкоголя, курение, постоянные стрессы, а также тяжелый физический труд. В том случае если в прошлом у женщины уже была подобная ситуации, то должна быть профилактика преждевременных родов. Она заключается в соблюдении специального режима с отсутствием физических нагрузок, нервного напряжения, стрессов.
Также крайне важно правильное питание и соблюдение специальной диеты. Вам придется исключить вредные, острые и жирные продукты, которые могут поспособствовать началу родов раньше срока. Как вы можете видеть, причин очень много. Если вы заметите первые признаки начала преждевременных родов, то необходимо срочно обратиться к врачу, ведь в этом случае есть большая вероятность, что их удастся остановить и сохранить беременность .
Какова угроза ранних родов?
Угроза преждевременных родов - это в первую очередь гибель плода, если он родиться на раннем сроке и не будет готов к жизни вне утробы матери. В том случае если родовая деятельность начинается в период с 22 по 37 неделю, то это является преждевременными родами. Если роды произошли на 22-28 неделе беременности, то в этом случае масса новорожденного будет составлять от 500 до 1000 грамм. В том случае, если такой ребенок после рождения прожил более семи дней, то такие роды считаются, как очень ранними преждевременными. В том же случае, если малыш умер при родах либо на протяжении первой недели своей жизни, то в этом случае речь идет о самопроизвольном прерывании беременности (позднем выкидыше).
Роды на 29-27 неделе беременности - на этом этапе вес малыша составляет примерно 1000-2500 грамм. Масса тела малыша на этом этапе является достаточной для его самостоятельной жизнедеятельности, при этом все его органы уже считаются жизнеспособными (в случае отсутствия аномалий развития). Также на таком этапе производится соответствующее лечение, ведь незрелость эндокринных органов, центральной нервной системы, отсутствие определенных рефлексов способны сделать его очень уязвимым. Такие дети требуют особого, активного и длительного ухода. Однако нередко даже медицинский контроль и тщательная забота не способны дать гарантии того, что в дальнейшем такие преждевременные роды никак не отразятся на здоровье недоношенного ребенка.
Итак, угроза преждевременных родов, в первую очередь, повышает вероятность смерти малыша на ранних сроках, а также развитие отклонений нервной и эндокринной систем на более позднем сроке преждевременных родов.
Преждевременные роды на разных сроках
В качестве ободряющего момента для тех женщин, которые прибывают в страхе перед возможностью начала преждевременных родов, мы хотим привести особую статистику таких случаев, а также общие шансы ребенка на нормальное развитие. Обратите внимание, что только 6-8% всех родов считаются преждевременными . Вы только вдумайтесь в цифры, что только 8 женщин из 100 рожают раньше назначенного срока, остальные благополучно донашивают малыша.
Преждевременные роды на 24, 25 неделе беременности составляют около 5-7%. Безусловно, таких детей сложнее всего выходить, но все же спасти удается довольно многих. Преждевременные роды на 32, 33, 34 недели беременности становятся причиной рождения более 30% недоношенных детей. Выходить таких малышей уже значительно легче, из них выживает больше половины деток.
Больше всего преждевременных родов (примерно 50%) происходит на -37 неделе . От доношенного ребенка такой малыш отличается только размерами. Все органы и системы у них уже развиты, чтобы самостоятельно существовать вне утробы матери. Как видите, многим женщинам нет причины переживать, самое главное вовремя обратиться к врачу.
Ваши действия
В том случае, если срок вашей беременности менее 37 недель, а у вас уже отошли воды и начались схватки, то необходимо как можно быстрей вызвать скорую или связаться со своим лечащим врачом . Если роды начались, они могут также самостоятельно и прекратиться. Происходит такое примерно в половине случаев, при другом развитии событий у женщины начинаются настоящие роды, которые уже невозможно остановить. В том случае если уже отошли околоплодные воды, врач проведет амниотетс. Он нужен для того, чтобы проверить - на самом ли деле это вода. В том случае, если безводный промежуток более 12 часов, то назначаются безвредные для ребенка антибиотики.
Как вы понимаете, если вы заметили начало преждевременных родов, то необходимо, не раздумывая ехать в больницу, ведь в этом случае даже несколько часов могут стать решающими. Ведь велика вероятность, что на начальном этапе врачи смогут их остановить, тем самым спасти недоношенному малышу жизнь и дать возможность ему нормально развиться в утробе матери, и быть готовым к появлению на свет. Поэтому не стоит откладывать.
Роддом
В роддоме при ведение преждевременных родов врач должен проводить мониторинг сердцебиения малыша. В случае необходимости в обезболивании рекомендуется не использовать промедол и остальные наркотические анальгетики, так как они могут негативно отразиться на дыхательной системе малыша. В большинстве случаев врач назначает эпидуральную анестезию. В том случае, если срок беременности - менее 34 недель, то роженице могут назначить гормоны, способствующие ускорению развития легких у малыша (профилактика респираторного дистресс-синдрома). Кроме того, также будут назначены препараты, позволяющие приостановить на некоторое время родовую деятельность. При сроке беременности - более 34 недель, женщина в большинстве случаев рожает естественным путем. В некоторых случаях во время преждевременных родов делают кесарево сечение. Такая необходимость случается в случае возникновения осложнений - таких, как сильное кровотечение либо состояние, угрожающее жизни малыша.
Беременность после преждевременных родов
Новую беременность после преждевременных родов лучше запланировать заранее, пройдя перед таким ответственным моментом обследования не только половых органов, но и внутренних. Необходимо также в обязательном порядке сдать кровь на выявление концентрации гормонов щитовидной железы , нехватка которых, может стать причиной повторных преждевременных родов. Также нужно сделать УЗИ органов большого таза, обследовать сердце, сдать кровь на определение количества гормонов и показателей иммунитета.
Скрининг первого триместра беременности позади, время идёт, растёт животик, и появляются новые тревоги.
Вы где-то слышали или читали про истмико-цервикальную недостаточность (ИЦН), преждевременные роды, УЗИ шейки матки и теперь не знаете, грозит ли это Вам и нужно ли такое исследование именно Вам, а если нужно, то когда?
В этой статье я постараюсь рассказать о такой патологии, как ИЦН, о современных методах её диагностики, формировании группы высокого риска преждевременных родов и способах лечения.
Преждевременными называют роды, наступившие в сроки беременности от 22 до 37 нед (259 дней), начиная с первого дня последней нормальной менструации при регулярном менструальном цикле, при этом масса тела плода составляет от 500 до 2500 г.
Частота преждевременных родов в мире в последние годы составляет 5 – 10% и, несмотря на появление новых технологий, не снижается. А в развитых странах она повышается, прежде всего, в результате применения новых репродуктивных технологий.
Примерно 15% беременных попадает в группу высокого риска по преждевременным родам ещё на этапе сбора анамнеза. Это женщины, у которых в анамнезе есть поздние выкидыши или спонтанные преждевременные роды. В популяции таких беременных около 3% . У этих женщин риск рецидива находится в обратной зависимости от гестационного срока предыдущих преждевременных родов, т.е. чем раньше произошли преждевременные роды в прошлую беременность, тем выше риск повторения. Кроме того в эту группу можно отнести женщин с аномалиями матки, такие как однорогая матка, перегородка в полости матки, либо травмами, хирургическим лечением шейки матки.
Проблема в том, что 85% преждевременных родов приходится на 97% женщин в популяции, у которых эта беременность первая, либо предыдущие беременности закончились родами на доношенном сроке. Следовательно, любая стратегия, направленная на снижение числа преждевременных родов, которая ориентирована только на группу женщин с преждевременными родами в анамнезе будет иметь очень незначительное влияние на общий уровень преждевременных родов.
Шейка матки играет очень важную роль в сохранении беременности и нормальном течении родов. Её основная задача – это служить барьером, предохраняющим плод от выталкивания из полости матки. Кроме того, железы эндоцервикса выделяют специальную слизь, которая скапливаясь, формирует слизистую пробку – надёжный биохимический барьер для микроорганизмов.
«Созревание шейки матки» - это термин, который используется для описания довольно сложных изменений происходящих в шейке, связанных со свойствами внеклеточного матрикса и количеством коллагена. Результатом этих изменений становится размягчение шейки матки, её укорочение вплоть до сглаживания и расширение цервикального канала. Все эти процессы являются нормой на доношенном сроке беременности и необходимы для нормального течения родов.
У части беременных в силу различных причин «созревание шейки матки» происходит раньше времени. Барьерная функция шейки резко снижается, что может привести к преждевременным родам. Стоит отметить, что процесс этот не имеет клинических проявлений, не сопровождается болезненными ощущениями или кровянистыми выделениями из половых путей.
Что же такое ИЦН?
Различными авторами предложен целый ряд определений для этого состояния. Чаще всего встречается такое: ИЦН – это недостаточность перешейка и шейки матки, приводящая к преждевременным родам во II или III триместре беременности.
или такое: ИЦН – это безболезненная дилатация шейки матки при отсутствии
маточных сокращений, приводящая к самопроизвольному прерыванию
беременности.
Но ведь диагноз должен быть выставлен ещё до того, как произошло прерывание беременности, а произойдёт ли оно, мы не знаем. Более того, у большинства беременных с диагнозом ИЦН роды произойдут в срок.
На мой взгляд, ИЦН – это такое состояние шейки матки, при котором риск преждевременных родов у данной беременной выше общепопуляционного.
В современной медицине, наиболее достоверным способом оценки шейки матки является трансвагинальное УЗИ с проведением цервикометрии – измерение длины закрытой части шейки матки .
Кому показано УЗИ шейки матки и сколько раз?
Вот рекомендации https://www.fetalmedicine.org/ The Fetal Medicine Foundation:
Если беременная относится к тем 15% с высоким риском преждевременных родов, то таким женщинам показано УЗИ шейки матки каждые 2 недели с 14-й до 24-ю недели беременности.
Всем остальным беременным, рекомендуется однократное проведение УЗИ шейки матки на сроке 20-24 недели беременности.
Техника проведения цервикометрии
Женщина опорожняет мочевой пузырь и располагается лёжа на спине с согнутыми коленями (литотомическое положение).
Ультразвуковой датчик осторожно вводится во влагалище по направлению к переднему своду так, чтобы не оказывать чрезмерного давления на шейку матки, которое может искусственно увеличить длину.
Получают сагиттальный вид шейки матки. Слизистая эндоцервикса (которая может быть как повышенной, так и пониженной эхогенности по сравнению с шейкой матки) служит хорошим ориентиром для определения истинного положения внутреннего зева и помогает избежать путаницы с нижним сегментом матки.
Производится измерение закрытой части шейки матки от наружного зева до V-образной выемки внутреннего зева.
Шейка матки часто изогнута и в этих случаях длина шейки матки, рассматриваемая как прямая линия между внутренним и внешним зевом неизбежно короче, чем измерение, выполненное по каналу шейки матки. С клинической точки зрения метод измерения не важен, потому что, когда шейка матки короткая - это всегда прямая.


Каждое исследование должно быть выполнено в течение 2-3 минут. Примерно в 1% случаев длина шейки матки может изменяться в зависимости от сокращений матки. В таких случаях должны быть зарегистрированы наименьшие показатели. Кроме того длина шейки матки во II триместре может меняться в зависимости от положения плода - ближе к дну матки или в области нижнего сегмента, при поперечном положении.
Можно проводить оценку шейки матки и трансабдоминально (через живот), но это именно визуальная оценка, а не цервикометрия. Длина шейки матки при трасабдоминальном и трансвагинальном доступе достоверно отличается более чем на 0,5 см, как в большую, так и в меньшую сторону.
Интерпритация результатов исследования
Если длина шейки матки более 30мм, то риск преждевременных родов менее 1% и не превышает общепопуляционный. Таким женщинам не показана госпитализация, даже при наличии субъективных клинических данных: боль в области матки и незначительные изменения в шейке, обильные выделения из влагалища.
- В случае выявления укорочения шейки матки менее 15 мм при одноплодной беременности или 25 мм при многоплодной, показана срочная госпитализация и дальнейшее ведение беременности в условиях стационара с возможностью интенсивной терапии для новорожденных. Вероятность родов в течение 7 дней в этом случае составляет 30%, а вероятность преждевременных родов до 32 недель беременности – 50%.
- Укорочение шейки матки до 30-25 мм при одноплодной беременности является показанием для консультации акушера-гинеколога и еженедельного УЗ-контроля.
- При длине шейки матки менее 25мм выставляется заключение: «ЭХО-признаки ИЦН» во 2-м триместре, либо: «Учитывая длину закрытой части шейки матки, риск преждевременных родов – высокий» в 3-м триместре, и рекомендуется консультация акушера гинеколога с целью решения вопроса о назначении микронизированного прогестерона, проведении цервикального серкляжа или установки акушерского пессария.
Несколько слов об открытии и форме внутреннего зева. При проведении УЗИ шейки матки можно встретить различные формы внутреннего зева: T, U, V, Y – образная, более того она меняется у одной и той же женщины на протяжении беременности.
При ИЦН, наряду с укорочением и размягчением шейки матки, происходит её дилатация, т.е. расширение цервикального канала, раскрытие и изменение формы внутреннего зева – это один процесс.
Проведенное FMF крупное многоцентровое исследование показало, что сама по себе форма внутреннего зева, без укорочения шейки матки, не повышает статистическую вероятность преждевременных родов.
Способы лечения
Доказана эффективность двух методов профилактики преждевременных родов:
- Цервикальный серкляж (наложение швов на шейку матки) снижает риск родов до 34-й недели примерно на 25% у женщин с преждевременными родами в анамнезе. Есть два подхода в лечении пациентов с предыдущими преждевременными родами. Первый - проведение серкляжа всем таким женщинам вскоре после 11-13 недель. Второй - измерение длины шейки матки каждые две недели с 14 по 24 неделю, и наложение швов, только если длина шейки матки становится менее 25 мм. Общий показатель преждевременных родов схож в случае обоих подходов, но второй подход является предпочтительным, поскольку он снижает потребность в серкляже примерно на 50%.
Рандомизированные исследования показали, что в случае многоплодной беременности, при укорочении шейки до 25 мм, цервикальный серкляж повышает риск преждевременных родов в два раза.
- Назначение Прогестерона с 20 по 34 неделю снижает риск родов до 34 недели примерно на 25% у женщин с преждевременными родами в анамнезе, и на 45% у женщин с неотягощённым анамнезом, но выявленным укорочением шейки матки до 15мм. Недавно было завершено исследование, которое показало, что единственный прогестерон, который может быть использован при укороченной шейке матки – это микронизированный прогестерон вагинально в дозе 200 мг в сутки.
- В настоящее время продолжается проведение мультицентровых исследований эффективности использования влагалищного пессария. Пессарий, который состоит из гибкого силикона, используется с целью поддержки шейки матки и изменения её направления в сторону крестца. Это уменьшает нагрузку на шейку матки вследствие снижения давления плодного яйца. Более подробно об акушерском пессарии, а так же о результатах последних исследований в этой области можно почитать
После наложения швов на шейку матки или при установленном акушерском пессарии, УЗИ шейки матки нецелесообразно.
До встречи через две недели!
СУМАХ - RHUS L.Семейство сумаховых (Anacardiaceae) . Род объединяет до 150 видов, распространенных от умеренных до тропических районов земного шара. СУМАХ ЯДОВИТЫЙ - Rhus taxicodendron L. (Toxicodendron vernix) Из Северной Америки.
Название: по гречески "rhus" - дубильное или красильное дерево, так греки называют сумах дубильный (Rhus coriaria) , листья и молодые ветви которого применялись для дубления кожи; возможно от кельтского - "rhudd" - красный, из-за красных плодов. Листопадные, реже вечнозеленые, невысокие деревья до 2-7м высотой часто растущие кустовидно, Листья имеют 7-13 ровных листочков, составленных перьевидно на округлых или крылатых черешках. Цветки мелкие, невзрачные, зеленоватые или оранжево-желтые, собраны в верхушечные, метельчатые или колосовидные соцветия. Сумах ядовитый (Rhus toxicodendron L.) , хотя и культивируются, но могут вызывать ожоги от простого прикосновения.
По своей аллергенности ядовитый сумах далеко превосходит все остальные виды токсикодендронов, даже ядовитый плющ и ядовитый дуб. По мнению некоторых ботаников, ядовитый сумах это самое токсичное растение в Соединённых Штатах.
У нас не Америка - ядовитые виды не растут (можно встретить только в ботанических садах)
Для озеленения применяется вид, не обладающий ядовитыми свойствами.
Не ядовитый сумах:
Сумах пушистый, или оленерогий (Уксусное дерево) - Rhus typhina L. (Rhus hirta). Растет в виде дерева на сухих и каменистых почвах востока Северной Америки.Достигает высоты 10-12м. Имеет прекрасную, декоративную, ажурную крону, толстые, пушистые, светло-бурые побеги, напоминающие оленьи панты. Кора на старых побегах коричневая, расстрескивающаяся. Крупные, длиной до 50см, непарноперистые листья с изумительной бархатистой поверхностью состоят из 11-31 листочка, ддиннозаостренных на вершине и грубозубчатых по краю, сверху матово-темно-зеленых, снизу беловато-сизых. Осенью листья бледно-оранжевые до густо-бордовых тонов. Растение двудомное. Мелкие цветки собраны в густые конечные пирамидальные метелки до 20см длиной, оси которых густо волосистые. Тычиночные цветки желтовато-зеленые, пестичные - красные. В период созревания плодов шаровидные костянки, покрытые красным щетинистым опушением очень украшают растения, часто до весны.
Имеет две декоративные формы:
ланцетную (f. laciniata) - с глубокозубчатыми, ланцетными листочками;
рассеченную (f. dessecta) - с перисторассеченными листочками Сумах ланцетолистный - Rhus lancea L. Вечнозеленый кустарник с красивыми сизо-зелеными ланцетовидными листьями. Родина - Южная Африка. Цветет зимой мелкими желтыми цветочками. Сумах ароматный (Rhus aromatica Ait.) - из Северной Америки. Сумах обыкновенный (Rhus coriaria L.) - из Южной Европы, Крыма, Кавказа. ЯДОВИТЫЙ ДУБ. Атлантический ядовитый дуб - Toxicodendron pubescens (Rhus toxicarium)
Западный ядовитый дуб - Toxicodendron diversilobum (Rhus diversiloba)
Атлантический и Западный - регион произростания в США. Не трогайте руками листья ядовитого дуба - его сок жжется (это предупреждение есть во всех путеводителях). Ядовитый дуб - это не дерево, а растение с тройными листочками.
ЯДОВИТЫЙ ПЛЮЩ Ядовитый плющ - Toxicodendron radicans Принадлежит к одному растительному семейству вместе с Ядовитым дубом и Ядовитым сумахом , является самой частой причиной ожегов открытых частей тела. Ядовитый плющ обычно растет на Земле, но может расти как ползучее растение на деревьях.
Когда, после прогулки в заросли кустарников, вы увидите, что руки и ноги покрыты красными зудящими пятнами, то похоже, что это вызвано ядовитым плющом, или ядовитым дубом или сумахом.
Но вне зависимости от того, с каким растением вы столкнулись, причина одна: масло под названием "урушиол" . Оно сочится, когда сминается любая часть растения - корни, листья или цветы
В тропиках и субтропиках имеется большое разнообразие
такого типа растений.
Наиболее часто встречаются следующие виды:
черное ядовитое дерево Центральной
Америки;
караско, кустарник в Западной Индии;
дерево ренгас в Малайзии, на Филиппинах и на островах южной
части Тихого океана;
лакированное дерево в Китае и Японии;
некоторые разновидности азиатской магниферы;
слепой глаз, белая мангрова (мангровое дерево), распространенные в Австралии, Индии и на островах в южной
части Тихого океана.
Признаки отравления:
Влияние Сумаха ядовитого на кожу наиболее известно.Очень малые дозы вызывают красноту и жжение на значительных участках кожи, которые быстро опухают и покрываются пузырьками. Эти явления сопровождаются почти невыносимым зудом.
Ощущение жжения и видимая краснота в полости рта и горла, понос, кашель, которые появляются вместе с заболеваниям кожи, указывают на воспаление, аналогичное воспалению слизистой оболочки пищеварительного тракта.
Ревматические боли, которые поражают все части туловища и конечностиы. Сумах действует на фиброзные ткани, сухожилия, фасции, нервные влагалища. Он действует только на наружные связки суставных капсул, не касаясь синовиальных оболочек.
На центральную нервную систему он действует быстро, вызывая симптом угнетения и паралича в психической и двигательной сфере и, особенно, в сфере блуждающего нерва: сердечные расстройства, пульс скорый, но слабый, и даже с перебоями.
Он воспаляет до нагноения лимфатические ткани, отравляет кровь и вызывает септическое состояние.
Кто более подвержен контактному дерматиту?
Хотя генетические факторы играют важную роль, не существует способа предсказать у кого разовьется аллергический контактный дерматит. Семь из десяти человек будут иметь проявления контактного дерматита при продолжительном контакте с большими количествами ядовитого плюща, ядовитого дуба или сумаха. Если контакт короткий, то подобная реакция проявится у пяти из десяти человек. Взрослые подвержены контактному дерматиту чаще, чем дети и пожилые люди.
Иногда реакция бывает настолько тяжелой, что необходимо сразу же обратиться к врачу - может потребоваться
немедленное введение кортикостероидов.
Краснота и зуд появляется, а также начинается
опухание через период от 4-12 (12-48)
часов после того, как он подвергся воздействию
ядовитого сока
ПРЕДУПРЕДИТЕЛЬНЫЕ МЕРЫ.
Знай своего врага. Перед тем, как отправиться в поход или на экскурсию,
во время которой ребенок может вступить в контакт с ядовитыми растениями, смажьте
открытые места на коже ребенка защитным кремом Гидропель (за 1час до выхода).
Если даже один квадратный сантиметр останется незащищенным, это
место может оказаться пораженным ядом.
При попадании ядовитого сока на кожу - промойте кожу (это можно сделать обычной водой, но лучше воспользоваться водой с мылом) - у вас есть около десяти минут, чтобы смыть ядовитое масло, потом будет поздно.
Масло ядовитых растений может прилипнуть к одежле, и оно сохраняет свою
активность в течение месяцев.
Никогда не сжигайте в костре Ядовитый Сумах.
Если вы окажетесь рядом с огнем или
дымом от горящих растений, это может иметь катастрофические последствия - ядовитые масла не только разбрызгиваются, подобно жиру на горячей сковородке, они
могут даже распространяться по воздуху. В результате на теле могут появиться такие большие
зудящие пятна, словно вы катались в зарослях ядовитого плюща. Но что еще хуже, при этом можно
вдохнуть дым, содержащий пары масел, и тогда не исключено появление зуда в носу или в горле.
Лечение:
Наилучшее средство после контакта с ними - тщательное промывание с использованием твердого мылa. ЛЕЧЕНИЕ.
Попробуйте приложить лед.
Если под рукой нет льда, воспользуйтесь холодной водой из-под крана.
Намажьте место зуда лосьоном каламин
.
Сделайте успокаивающую ванну из пищевой соды
Посадите ребенка перед вентилятором, положите влажную салфетку
из махровой ткани на чешущееся место и включите вентилятор
Из волдырей, образующихся у больного после контакта с ядовитым плющом, дубом или сумахом,
иногда сочится жидкость - и эта жидкость кажется заразной. Но она вообще-то безвредна и не
распространяет сыпь.
Поскольку волдыри продолжают появляться в течение недели, многие считают, что расчесывание их
и приводит к тому, что вытекающая жидкость распространяет сыпь, говорит доктор Ритшел. На
самом деле кожа лопается только в тех местах, где она имела прямой контакт с ядовитыми
маслами растения.
Требуется больше времени, чтобы проявилась реакция на малое количество яда, чем на большое. Там, где яд сконцентрирован больше всего, кожа лопается в первую
очередь. Те места, где на кожу попало немного яда, реагируют на несколько дней позднее.
Намажьте пораженное место гидрокортизоном
. Эта мазь местного применения может немного
ослабить зуд.
Применение:
Сумах очень декоративен и необычен для нашей флоры своей крупной, непарноперистой листвой, производя впечатление "пальмовидного" экзота.Особенно эффектны его декоративные формы. Заслуживает широкого использования в озеленении в виде одиночных и групповых посадок, при озеленении каменистых горок и закреплении почв, подверженных ветровой и водной эрозии. Алая, осенняя окраска листвы, длительное время украшающая растение, создает красочное пятно в садово-парковом ландшафте, обогащая его осенний колорит, особенно на фоне темнохвойных посадок. Крупные, густые метелки с яркими плодами всю зиму украшают это изящное растение. В культуре с 1602 года.
Общие сведения о растении
В природе существует целый ряд опасных для людей растений, среди которых ядовитый плющ занимает одно из первых мест. К счастью, в нашей климатической зоне он редко встречается, но все-таки каждый человек должен знать, как обезопасить себя от контакта с ним. Любое соприкосновение открытых участков кожи с этим растением приводит к тяжелым последствиям, которые выражаются в общей интоксикации организма и местном поражении кожи. Ядовитый плющ имеет соответствующее название - токсикодендрон укореняющийся. Он относится к семейству Сумаховых. В переводе с греческого его название означает «дерево яда». Несмотря на такое красноречивое имя, ядовитый плющ - это небольшой кустарник или деревянистая лиана. Его тонкие и гибкие стебли часто взбираются по стволам близко растущих деревьев и кустарников или стелются по земле. Цепляться за опору ему помогают придаточные корни.
Описание растения

Родиной токсикодендрона укореняющегося считается Северная Америка. В странах СНГ это растение выращивают в ботанических садах в научно-исследовательских целях. В диком виде на территории стран СНГ встречаются два вида растений из рода Toxicodendron (токсикодендрон восточный и волосистоплодный), но распространены они на незначительной территории - на Южных Курилах. Оба эти вида не менее ядовиты и опасны для людей. Несмотря на то, что ареал распространения токсикодендронов считается ограниченным, никто не может дать гарантии, что где-нибудь в других местах нельзя встретить ядовитый плющ. Дело в том, что в настоящее время много видов растений встречаются даже там, где их невозможно было представить еще 15-20 лет назад. Ядовитый плющ - растение с характерными тройчатыми листьями. Листочки имеют ромбическую или яйцевидную форму. Они располагаются на черешках, длина которых составляет 2-4 см. Общий черешок листа достигает в длину 20 см. Листва ядовитого плюща в летнее время имеет темно-зеленую окраску, которая осенью становится пунцово-оранжевой. Это растение цветет желтовато-зелеными цветками, собранными в небольшие метельчатые соцветия, расположенные в пазухах листьев. Ядовитый плющ дает плоды, представляющие собой округлые костянки серовато-желтого оттенка. Они собраны в плотные гроздья. Зацветает данное растение в июне, а плоды созревают в сентябре. В более северных широтах цветение начинается в июле. Некоторые садоводы-экстремалы разводят это весьма декоративное растение в своих садах. Ядовитый плющ, уход за которым требует максимальной осторожности, не принесет вреда, если контактировать с ним в плотной одежде, резиновых перчатках и соблюдать меры предосторожности. Для животных это растение безвредно.
Контакт с ядовитым плющем

Это растение часто используют в медицинских целях (чаще всего в гомеопатии). Препараты из ядовитого плюща назначают при невралгиях, ревматизме, простудах, болезнях глаз и кожи. В млечном соке содержится смола - уршиоль, которая имеет токсические свойства. В коре этого плюща содержится и такое ядовитое вещество, как лобитин. Не все люди имеют повышенную чувствительность к токсинам этого растения, хотя в мире отмечались даже случаи контакта с ядовитым плющом, имеющие летальный исход. Отравление выражается появлением дерматита и волдырей. Далее отмечается ухудшение общего состояния, длительное нарушение обмена веществ. Следует помнить о том, что отравление может вызвать и одежда, инвентарь, и даже шерсть животных, бывшая в контакте с ядовитым плющом. После соприкосновения с соком этого растения необходимо сразу же обработать участки кожи мыльной водой, раствором перманганата калия или 5% раствором хлорного железа. Первые признаки интоксикации появляются спустя 1-3 дня. Сильный зуд снимают при помощи гидрокортизона. Степень поражения кожи зависит от количества токсического вещества, возраста и иммунитета человека. В тяжелых случаях назначают медикаментозное лечение.
Ядовитый плющ, ядовитый дуб и ядовитый сумах содержат одно и то же вещество, что вызывает одинаковую сыпь. Это вещество называется урушиол, оно бесцветное и без особого запаха масло, которое содержится в листьях растений.
Вы можете встретить эти растения где угодно, и в лесу, и у себя во дворе. Зеленые листья растения смешиваются с листьями других растений, и есть большая вероятность, что вы можете их даже и не заметить. Но симптомы и зуд у вас могут появиться немного по-позже.
Мало знать, как выглядит растение ядовитого плюща . У ядовитого плюща есть несколько видов - и он может выглядеть по разному, в зависимости от времени года.
Листья растения ядовитого плюща выпускают урушиол, когда они повреждены. После того, как растение выпускает урушиол, он может легко попасть на кожу человека. Когда растение выпускает урушиол, листья становятся блестящими или в черных пятнах смолы на них.
Сыпь может образоваться, даже если вы не были в лесу и не притрагивались к растению. Урушиол может передаваться от человека к человеку. Еще урушиол может передаваться, если человек контактировал с чем-то, что в свою очередь контактировало с урушиолом. Например, собака которая любит бегать в лесу. Урушиол может передаться по воздуху , если кто-то жжет траву, после уборки во дворе.
Урушиол считается аллергеном, поскольку он вызывает аллергические реакции- сыпь, а иногда и отек. Не у всех проявиться такая реакция, но у 60-80% точно проявиться. Такая реакция появляется через несколько часов после контакта с растением, но самое позднее проявление реакции может произойти и через 5 дней. Как правило, кожа становиться красной, опухшей и появляются пузыри. Место поражения зудит. После нескольких дней, волдыри, становятся твердыми и начинают отслаиваться. Их лечение занимает 1-2 недели.
всех проявиться такая реакция, но у 60-80% точно проявиться. Такая реакция появляется через несколько часов после контакта с растением, но самое позднее проявление реакции может произойти и через 5 дней. Как правило, кожа становиться красной, опухшей и появляются пузыри. Место поражения зудит. После нескольких дней, волдыри, становятся твердыми и начинают отслаиваться. Их лечение занимает 1-2 недели.
Если у вас появилась такая сыпь, или у вас лихорадка, то вы обязательно должны обратиться к врачу. Консультации врача по телефону здесь не уместны. Если сыпь - это реакция на ядовитый плющ, то врач посоветует вам принять прохладный душ и нанести средство от солнечных ожогов. В более тяжелых случаях могут потребоваться антигистаминные препараты для снижения зуда и покраснения. В отдельных случаях врач может прописать и стероиды. Это лекарство можно наносить непосредственно на сыпь, или принимать как таблетки, или в жидком виде.
Чтобы избежать контакта с этим растением нужно:
научиться распознавать ядовитый плющ, дуб и сумах, только так вы сможете держаться от них вдали. (нужно быть особенно осторожным, если листья выглядят блестящими);
избегайте тех мест где, по вашим сведениям, есть такие растения.
Будьте здоровы, и никогда не попадайте в такие ситуации.