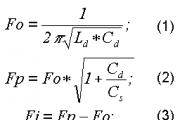Положение скальпеля в руке по типу смычка. Способ держания скальпеля
Показания: выполнение оперативного доступа.
Скальпель брюшистый, ножницы, пинцет хирургический, кровоостанавливающие зажимы.
Рис. 3. 2-й способ завязывания нитей в узел:
а - 1-я позиция; б – 2-я позиция; в – 3-я позиция;
г – 4-я позиция; д – 5-я позиция; е – 6-я позиция.

Рис.4. Инструментальный способ завязывания узла:
а - позиция 1; б - позиция 4.
Техника:
Взять брюшистый скальпель в правую руку, удерживая его одним из четырех способов (рис. 5);
Выбрать направление линии разреза:
· - по ходу линий натяжения кожи;
· - параллельно ходу поверхностно расположенных кровеносных сосудов и нервов.
Фиксируя I и II пальцами левой руки кожу по обе стороны от линии предполагаемого разреза, вколоть скальпель в кожу. Затем, держа его под углом в 45º к коже, плавно сделать разрез. Разрез завершить, держа скальпель перпендикулярно к коже (рис. 6);
Рассечь подкожную жировую клетчатку, отступя по 0,5 см от каждого угла кожной раны;
Рассечь поверхностную фасцию и мышцу, отступя по 1 см от каждого угла кожной раны.
Правильно нанесенная рана должна иметь форму конуса, обращенного широкой частью к коже.
Ушивание раны кожи
Показания: операционные и случайные раны (укушенные, рваные, ушибленные, резаные, рубленые, огнестрельные и др.).
Инструментальное обеспечение:
Не препарированная конечность;
Скальпель брюшистый, ножницы, пинцет хирургический, иглодержатель Гегара, игла трехгранная изогнутая малой кривизны, не рассасывающийся шовный материал №2/0 – 3/0, кровоостанавливающие зажимы.

Рис. 5. Варианты положения скальпеля в руке:
1 - положение писчего пера; 2 – положение смычка;
3 – положение столового ножа; 4 – положение кухонного ножа.
Техника:
1. Взять в иглодержатель Гагара трехгранную иглу и зарядить ее шовным материалом.
2. Захватить хирургическим пинцетом один из краев раны, иглу вколоть отступя на 0,5 см от края раны в кожу, как можно ближе к брашнам пинцета. Чтобы края раны не вворачивались внутрь, в шов необходимо захватывать подкожной жировой клетчатки и соединительной ткани больше, чем кожи (рис. 7). Игла должна пройти под дном раны во избежание образования "мертвого пространства" (рис. 8).
3. Захватить пинцетом второй край раны и провести иглу через него таким образом, чтобы ее острие вышло напротив место вколи, отступя на 0,5 см от края раны. Когда покажется острие иглы, с нее снимают иглодержатель. Для выведе-

Рис. 6. Разрез кожи.
ния (выкола) иглы из кожи ее вновь захватывают иглодержателем, несколько отступя от острия.
4. Завязать узел. При завязывании шовного материала узел затягивают до соприкосновения краев раны. Узел должен располагаться либо над местом вкола, либо над местом выкола, но не над раной (рис. 9).
5. По всей длине раны наложить швы. Расстояние между отдельными швами должно быть 1 - 2 см.

Рис. 9. Правильное расположение узлов при наложении
отдельного узлового кожного шва.
Общие этапы операции – грыжесечение
Операция при любом грыжесечении состоит из следующих этапов:
I. Оперативный доступ:
При грыжах белой линии живота – вертикальный разрез в проекции белой линии живота через грыжевую припухлость (рис. 10а);
При пупочных грыжах – полукружный разрез по верхней или нижней полуокружности пупка или вертикальный разрез в проекции белой линии живота с обходом пупка слева (рис. 10б);
При паховых грыжах – разрез кожи параллельно и на 1,5-2 см выше паховой связки. Начало или конец разреза должен приходиться на поверхностное паховое кольцо (рис. 10в);
При бедренных грыжах – горизонтальный разрез кожи через грыжевую припухлость (рис. 10г).

Рис. 10. Оперативные доступы при грыжесечениях:
а – при грыжах белой линии живота; б – при пупочных грыжах;
в - при паховых грыжах; г – при бедренных грыжах.
II. Оперативный прием.
1. Обработка грыжевого мешка:
Выделение грыжевого мешка из грыжевых оболочек (рис. 11а);
Вскрытие грыжевого мешка (рис. 11б);
Ревизия грыжевого содержимого;
Вправление (резекция, удаление) грыжевого содержимого (рис. 11в);
Шейку грыжевого мешка прошивают иглой снаряженной кетгутовой лигатурой
и перевязывают (рис. 11г);
Пересечение шейки грыжевого мешка дистальнее лигатуры;
После пересечения шейку грыжевого мешка вместе с лигатурой погружают в брюшную полость.
Удаление тела и дна грыжевого мешка.

Рис. 11. Этапы обработки грыжевого мешка:
а – выделение грыжевого мешка; б – вскрытие грыжевого мешка;
в – вправление грыжевого содержимого в брюшную полость;
г – перевязка шейки грыжевого мешка
2. Пластика грыжевых ворот:
При каждом способе грыжесечения – свой способ пластики грыжевых ворот. Для пластики грыжевых ворот применяется не рассасывающийся шовный материал.
III. Ушивание операционной раны:
Накладывают кетгутовые швы на подкожную жировую клетчатку и шелковые на кожу.
При величине угла оперативного действия более 90° для выполнения операции создаются идеальные условия.
При величине угла от 26 до 89° выполнение манипуляций в ране не вызывает затруднений.
При величине угла 25–15° оперативно-хирургические действия в ране затруднены.
При величине угла менее 15° манипуляции в ране невозможны.
В хирургической стоматологии и челюстно-лицевой хирургии угол оперативного действия, как правило, невелик. Для улучшения обзора в ране необходимо использовать:
мощные источники освещения с остронаправленным пучком;
инструменты с длинной и узкой шейкой;
инструменты с миниатюрными рабочими частями и плоской рукояткой;
рамочные конструкции ранорасширителей;
при внутриротовых доступах при необходимости следует применять роторасширитель и языкодержатель (рис. 20).
Рис. 20. Современные конструкции роторасширителей и языкодержателей: 1 – винтовой зубчатый роторасширитель; 2 – кремальерный дугообразный роторасширитель; 3 – кремальерный S-образный роторасширитель; 4 – рамочный роторасширитель; 5 – остроконечный языкодержатель; 6 – окончатый языкодержатель; 7-языкодержатель с эластичными сменными рабочими частями (по: Medicon instruments, 1986).
3. Величина наклонения угла оперативного подхода характеризуется углом, под которым хирург рассматривает объект операции. Измерение проводят между линией, соответствующей оси операционного действия, и плоскостью наружной апертуры раны.
угол, приблизительно соответствующий 90°, является оптимальным;
при величине этого угла менее 25° все оперативные действия через доступ затруднительны.
в хирургической стоматологии и челюстно-лицевой хирургии приемами, корректирующими величину угла оперативного подхода, являются:
– подбор оптимального уровня расположения столешницы операционного стола;
– выбор необходимого угла наклона столешницы относительно угла зрения оператора;
– правильная укладка головы пациента (поворот головы в сторону противоположную операции; подкладывание валика под лопатки для запрокидывания головы и т. д.);
– расположение операторов в удобных креслах с регулируемыми спинками, помогающих обеспечивать заданную величину угла наклонения оперативного подхода.
4. Глубина раны – расстояние между плоскостями верхней и нижней апертуры раны, измеренное по биссектрисе угла между краями раны. Глубина раны не должна превышать 150–200 мм (длины пальцев хирурга) при использовании общехирургических инструментов. При выполнении оперативно-хирургических действий в ротовой полости нужно использовать:
инструменты с длинными шейками (по типу дистанционных манипуляторов);
аподактильные (инструментальные) способы завязывания узлов;
простейшие приспособления для низведения узлов в рану;
специальные приемы владения хирургическими инструментами, исключающие возможность перфорации стенок ротовой полости.
5. Зона доступности – соотношение площадей верхней и нижней апертур раны. Соотношение 1: 1 характеризует цилиндрическую форму раны при достаточной длине разреза. Чересчур глубокая и узкая рана предопределяет необходимость использования дистанционных манипуляторов и дополнительных источников «холодного света».
Требования, предъявляемые к оперативному приему
К оперативному приему предъявляются следующие требования:
1. Радикальность.
2. Минимальная травматичность.
3. Бескровность.
4. Минимальное (по возможности) нарушение жизнедеятельности организма или функции пораженного органа при максимально эффективном устранении причины заболевания.
5. Техническая возможность.
Техническая возможность выполнения оперативного приема, прежде всего, определяется мануальными навыками оператора и четким топографо-анатомическим обоснованием всех этапов операции.
Техническая обеспеченность оперативного приема в современных условиях базируется также на использовании рабочих частей инструментов, изготовленных с высокой точностью, и их большими энергетическими возможностями (электронож, лазерный скальпель, криодеструктор и т. д.).
Наиболее типичными оперативными приемами являются:
томия – рассечение стенки органа (например, трахеотомия – рассечение стенки трахеи);
стомия – создание свища (соединение слизистой с кожей; например, цистостомия – сообщение полости кисты с внешней средой);
резекция – удаление части органа (резекция нижней или верхней челюсти);
ампутация – удаление периферической части органа (удаление верхушки корня зуба);
эктомия – удаление всего органа (например, цистэктомия – удаление кисты);
трепанация – создание отверстия в кости с целью проникновения в подлежащую полость (например, трепанация верхнечелюстной пазухи).
Хирургические инструменты
Инструменты для выполнения оперативных вмешательств подразделяют:
1. По функциональному предназначению:
режущие инструменты (скальпели, стамески, долота, ножницы);
кровоостанавливающие инструменты (кровоостанавливающие зажимы, лигатурные иглы, сосудистые зажимы);
фиксирующие инструменты (пинцеты, зажимы);
раздвигающие инструменты (крючки, зонды).
2. По целевому предназначению:
общехирургические (универсальные) инструменты, применяемые при большинстве операций;
специальные инструменты, предназначенные для сугубо конкретных действий (в частности, в хирургической стоматологии и челюстно-лицевой хирургии).
Требования к общехирургическим инструментам
1. Инструмент должен иметь простую конструкцию, не требующую для подготовки к работе специальных мероприятий.
2. Инструмент не должен утомлять руку хирурга:
быть легким (рукоятки инструментов для этого нередко делают полыми);
форма рукоятки инструмента и ее рельеф должны обеспечивать плотное соприкосновение с ладонью;
отвечать требованиям эргономики – инструмент должен быть непосредственным продолжением руки хирурга и составлять с ней как бы одно целое;
быть сбалансированным («зона равновесия» инструмента, фиксированного в ладони, должна проецироваться на уровне головок пястных костей).
3. Инструмент должен быть прочным:
устойчивым к механическим и химическим воздействиям при чистке и стерилизации;
при случайной поломке инструмента должны образовываться только крупные, хорошо видимые и доступные отломки;
инструмент не должен деформироваться при приложении значительных физических усилий.
4. Поверхность инструмента должна быть гладкой и ровной. Это обеспечивает:
полноценную стерилизацию;
сохранение целости хирургических перчаток во время выполнения оперативно-хирургических действий.
5. Поверхность инструментов должна быть матовой, поглощающей лазерное излучение:
блестящая отражающая поверхность хирургических инструментов может привести к ожогу сетчатки глаза при использовании лазерного излучения.
6. Инструмент должен легко разбираться без использования специальных приспособлений и так же просто собираться.
7. Инструмент должен длительное время сохранять свои эксплуатационные свойства: наиболее изнашиваемые части инструментов делают съемными и легко заменяемыми.
8. Работа с инструментом не должна требовать выполнения сложных, трудно запоминаемых правил техники безопасности.
9. Конструкция инструмента должна позволять производить его быструю замену и утилизацию без значительных финансовых затрат.
10. Блочно-модульный принцип конструкции должен обеспечивать возможность модернизации дорогостоящих инструментов за счет замены отдельных деталей (рабочих частей).
11. Инструменты, введенные в рану, не должны ограничивать обзор операционного поля. В ряде случаев это предусматривает введение уплощенных или рамочных конструкций.
Требования к инструментам, применяемым в хирургической стоматологии и челюстно-лицевой хирургии
Наряду с соответствием общим требованиям, эти инструменты должны иметь ряд специальных свойств:
1. Миниатюрность рабочих частей, изготавливаемых с высокой точностью.
2. Большой диапазон вариантов режущих кромок однотипных инструментов для адаптации к особенностям рельефа тканей.
3. Наличие длинной и гибкой шейки, позволяющей за счет гибкости и эластичности вводить инструмент на значительную глубину в рану сложной формы.
4. Овальное или уплощенное поперечное сечение шейки инструмента для облегчения фиксации в руке в позиции «писчего пера».
5. Преимущественное использование комбинации рабочей части и шейки инструмента в виде крючка для выполнения действий в направлении «от глубины к поверхности» раны.
6. Возможность широкого разведения рабочих частей при небольшой амплитуде разведения рукояток.
7. Уплощенная конструкция для исключения уменьшения обзора операционного поля рукоятками инструмента.
8. Закрепление рабочих частей разной формы на обоих торцах одной рукоятки для экономии времени при выполнении разных манипуляций.
9. Массивность рукоятки при миниатюрности рабочей части для повышения точности движений при использовании значительных усилий.
10. Большая отражательная поверхность для повышения освещенности глубокой узкой раны.
Требования к микрохирургическим инструментам
К микрохирургическим инструментам предъявляют ряд специфических требований:
1. Высокая точность изготовления всех частей (прецизионность).
2. Небольшая длина рабочих частей для постоянного контроля их положения в поле зрения операционного микроскопа.
3. Достаточная длина рукояток для фиксации пальцами в положении «писчего пера» или «смычка».
4. Способность передачи малейшего усилия пальцев на рабочие части, обеспечиваемая:
отсутствием фиксирующего устройства (кремальеры);
использованием упругих свойств возвратных пластинчатых пружин на конце рукояток.
5. Чувствительность рабочих частей к малейшим движениям пальцев хирурга.
6. Абсолютное совпадение амплитуды перемещения рабочих частей и рукояток инструмента в зависимости от силы воздействия пальцев хирурга.
7. Матовость поверхности, предупреждающая утомление глаз хирурга при продолжительной операции с использованием яркого источника света.
8. Миниатюрность рабочих частей при сохранении обычных параметров рукояток, удобных для фиксации в ладонях.
9. Ребристость наружных поверхностей рукояток для лучшей фиксации инструмента.
10. Хорошая сбалансированность всех частей инструмента, обеспечивающая точность движений.
11. Достаточная масса для лучшей проприоцептивной чувствительности (ощущения тяжести инструмента) – рис. 21.

Рис. 21. Различия в конструкции инструментов схожего функционального назначения: а – общехирургический инструмент – анатомический пинцет; б – пинцет для отслаивания хряща, используемый в хирургической стоматологии; в – микрохирургический пинцет (по: Medicon instruments, 1986).
Конструктивные особенности хирургических инструментов
Части инструментов
1. Рабочая часть, обеспечивающая выполнение основной функции: бранши у зажимов, лезвия у ножниц, губки у кусачек.2. Вспомогательная часть для приведения в действие рабочих частей инструмента: ручки, замки, кремальеры.
Конструкция инструмента может быть:
1. Цельной – инструменты, состоящие из одной детали (скальпели, зонды и т. д.), изготовленной из однородного материала.
2. Сборной – инструменты, собранные из нескольких составляющих, соединенных между собой разными способами:
замковым способом, обеспечивающим плавное движение относительно друг друга частей инструментов;
кремальерным способом, позволяющим фиксировать бранши в заданном положении.
3. Комбинированной – инструменты, представляющие собой соединенное в одно целое металлическую и пластмассовую части (например, одноразовый скальпель).
Кремальеры хирургических инструментов
Виды кремальер:1. Зубчатая кремальера.
2. Винтовая кремальера.
3. Кремальера в виде щеколды.
Устройство стандартной зубчатой кремальеры:
на одной половине дугообразной рейки имеется одиночный зуб;
на другой половине рейки несколько зубьев ориентированы в том же направлении.
При встречном движении происходит фиксация кремальеры в нужном положении за счет взаимного зацепления зубьев.
Кремальера может располагаться не только на середине или концах рукояток, ориентированная в одной с ними плоскости, но и находиться на торцах рукояток перпендикулярно к их плоскости. Применение такой конструкции чревато возможностью повреждения хирургических перчаток (рис. 22).

Рис. 22. Варианты расположения кремальер на рукоятках хирургических инструментов (по: Medicon instruments, 1986): а – на протяжении рукояток; б, в, г – на дугообразных концах рукояток.
Для быстрого и уверенного размыкания кремальеры нужно обучиться следующему простому приему:
1. Одно кольцо рукоятки зажима должно быть надето на основание дистальной фаланги I пальца.
2. Другое кольцо рукоятки фиксируют средней фалангой IV пальца.
3. При прижатии IV пальца к ладони и отведении I пальца происходит размыкание зубьев кремальеры.
4. При сведении пальцев происходит фиксация кремальерного устройства в нужном положении.
Разъединение тканей
Разъединение тканей может быть произведено:
«острым» способом – рассечение режущей кромкой инструмента;
«тупым» способом – разделение по ходу мышечных волокон, межмышечных борозд.
Основные правила разъединения тканей
1. Послойность разъединения тканей. Выполнение этого правила позволяет:
в каждый момент операции контролировать ход оперативного вмешательства;
прогнозировать последующие действия;
вносить в ход операции необходимые коррективы, определяемые особенностями патологического процесса и индивидуальными анатомическими особенностями.
2. Последовательное разъединение слоев на одинаковую длину. Реализация этого правила позволяет:
уменьшить травматичность оперативного вмешательства;
придать ране колодцеобразную форму для хорошего обзора глубоко лежащих слоев.
3. Направление разъединения каждого слоя должно быть параллельно ходу основных сосудисто-нервных пучков. Выполнение этого правила необходимо для предупреждения ятрогенных повреждений элементов сосудисто-нервных пучков.
4. Длина разреза должна соответствовать принципу «необходимой достаточности»:
большая длина разреза поверхностных слоев при незначительной площади апертуры дна раны создает определенные удобства для хирурга, но не обеспечивает косметичности послеоперационного рубца;
чересчур большая длина разреза всех слоев повышает травматичность оперативного вмешательства;
минимальная длина разреза всех слоев раны повышает риск осложнений во время оперативного вмешательства.
5. Форма разреза должна быть простой.
В общехирургической практике, как правило, используют прямолинейные разрезы.
Придание разрезу дугообразной, прямоугольной, трапециевидной или угловой формы определяется целями оперативного вмешательства в хирургической стоматологии и челюстно-лицевой хирургии с безусловным учетом всех особенностей кровоснабжения тканей.
Инструменты для разъединения тканей
Разъединение тканей может быть произведено следующими способами:
1) механическим (с помощью лезвия клиновидной формы);
2) электрохирургическим (электронож);
3) с помощью потока плазмы (плазменный скальпель);
4) ультразвуковым (ультразвуковой нож);
5) криохирургическим (криодеструктор);
6) с помощью лазерного излучения (лазерный скальпель).
Разъединение тканей механическим способом
Режущим элементом является кромка лезвия, выполненная в виде клина с определенным углом заточки (заострения). В зависимости от величины угла клина лезвия режущие хирургические инструменты подразделяют на следующие группы:
1. Лезвия с небольшой величиной угла заточки (20–29°), используемые для рассечения мягких тканей.
2. Кромка лезвия в форме клина от 30 до 35° необходима для рассечения хрящей.
3. Инструменты с углом заточки лезвия 36–40° применяют для разрезания костей.
Чем меньше угол заточки, тем острее нож и тем быстрее он теряет остроту (тупится).
Увеличение угла заточки требует больших усилий для рассечения тканей.
Режущие свойства кромки лезвия зависят от микрогеометрии. Стороны клина, пересекаясь, образуют так называемую режущую кромку в виде ленты шириной несколько микрометров (обычно 5 мкм):
возникающий при тяге микронеровностей «эффект пилы» обеспечивает рассечение тканей;
однако микронеровности кромки лезвия при рассечении способствуют образованию на краях раны микролоскутов и микронадрывов, приводящих к нагноению раны и образованию грубых рубцов.
риск нагноения раны повышается в следующих случаях:
– при применении плохо заточенных инструментов;
– при использовании инструментов с неправильно выбранным углом заточки для данного вида тканей;
– при неравномерном распределении усилия (тяги) для выполнения разреза.
Хирургические ножи
В хирургии наибольшее применение находят ножи, называемые скальпелями (scalpellum – ножичек, рис. 23).

Рис. 23. Части конструкции хирургического ножа (скальпеля): 1 – лезвие; 2 – режущая кромка; 3 – обушок; 4 – кончик лезвия; 5 – шейка; 6 – ручка (по: Medicon instruments, 1986).
Указанные составляющие находятся в разных соотношениях, определяющих вид хирургического ножа и его предназначение.
В зависимости от размеров лезвия выделяют несколько видов хирургических ножей и скальпелей:
1. Микрохиругический скальпель, предназначенный для выполнения небольших точных разрезов под операционным микроскопом.
2. «Деликатный скальпель», с помощью которого выполняют прецизионное рассечение тканей в хирургической стоматологии, челюстно-лицевой и эстетической хирургии.
3. Стандартный хирургический скальпель для выполнения большинства операций.
4. Стандартный анатомический скальпель – инструмент для препарирования при изучении анатомии человека, топографической анатомии, оперативной хирургии, судебной медицины и патологической анатомии. С помощью этого инструмента производят большинство учебных операций на трупе при отработке хирургической техники.
5. Медицинскую бритву.
6. Специальные скальпели для проведения фигурных разрезов.
В соответствии с технологией изготовления хирургические ножи (скальпели) имеют следующие особенности:
1. Цельнометаллические конструкции, предназначенные для многоразового применения.
2. Разборные скальпели (скальпели со съемным лезвием).
3. Комбинированные одноразовые скальпели, представляющие собой соединение пластмассовой ручки и плоского лезвия.
Комбинированные скальпели из-за быстро тупящегося лезвия действительно предназначены для проведения 1–2 разрезов.
Можно выделить следующие формы лезвия хирургического ножа:
1. Брюшистый хирургический нож (скальпель).
2. Остроконечный хирургический нож (скальпель).
3. Копьевидный скальпель – рис. 24.

Рис. 24. формы лезвия хирургических ножей: а – брюшистый скальпель; б – остроконечный скальпель; в – прямой тупоконечный скальпель; г – скальпель с копьевидным лезвием; д – скальпель с изогнутым лезвием; е – скальпель с серповидным лезвием (по: Medicon instruments, 1986).
Микрохирургические скальпели имеют аналогичную конструкцию (рис. 25).

Рис. 25. Микрохирургический скальпель: а – рукоятка; б – съемные лезвия (по: Medicon instruments, 1986).
Брюшистый скальпель
Брюшистому скальпелю присуще сочетание следующих особенностей:прямолинейной формы обушка и дугообразной формы режущей кромки (равномерно крутой или со смещением большей хорды дуги в сторону кончика);
угол в 45°, образованный между поверхностью рассекаемой ткани и режущей кромкой, является оптимальным с точки зрения теории резания;
равномерно дугообразная форма острия обеспечивает постоянство этого угла во время поступательного движения режущей кромки.
Брюшистый скальпель предназначен:
для проведения относительно длинных прямолинейных глубоких разрезов кожи, подкожной жировой клетчатки, фасций, мышц;
для рассечения со значительным усилием на небольшом протяжении капсулы суставов, связок, хряща.
Остроконечный скальпель
В конструкции остроконечного хирургического ножа (скальпеля) сочетаются равномерно дугообразные формы обушка и лезвия, сходящиеся на острие.Остроконечный нож (скальпель) предназначен для проведения проколов мягких тканей: соединительнотканной стенки абсцесса при хроническом воспалительном процессе.
При использовании остроконечного скальпеля во избежание ятрогенных повреждений необходимо использовать ограничитель (оборачивание задней части лезвия скальпеля марлей, приложение дистальной фаланги III пальца), предупреждающий значительное «проваливание» скальпеля в глубину вскрываемой полости.
Копьевидный хирургический нож (скальпель)
В этой конструкции сходятся под углом прямолинейные обушок и лезвие.Варианты формы лезвия:
лезвие в форме равностороннего или равнобедренного треугольника, основанием обращенного к шейке;
лезвие в форме прямоугольника, стороной которого может являться как режущая кромка, так и обушок.
Основные позиции скальпеля в руке хирурга
Для манипуляций, производимых хирургическим ножом (скальпелем), используют различные позиции его в руке хирурга. Выделяют четыре основные позиции хирургического ножа.
Позиция «писчего пера»
Скальпель в этой позиции держат как авторучку, охватывая дистальными фалангами I–III пальцев шейку.При фиксации скальпеля в этой позиции предплечья хирурга обязательно должны иметь опору (опираться на подлокотники, столешницу). Невыполнение этого условия значительно нарушает точность движений.
Скальпелем в этой позиции производят особо точные разрезы:
рассекают кожу и подкожную жировую клетчатку при формировании лоскутов;
производят линейные разрезы мягких тканей в области лица и шеи при косметических операциях.
Позиция «смычка»
В этом случае ручка хирургического ножа должна находиться между сомкнутыми дистальными фалангами II–V пальцев с одной стороны и дистальной фалангой I пальца – с другой стороны.При значительном надавливании на лезвие скальпеля в этой позиции между дистальными фалангами I и II пальцев образуется своеобразная ось вращения, ограничивающая глубину разреза (рукоятка скальпеля начинает выскальзывать из пальцев при чрезмерном надавливании на лезвие).
Скальпелем в этой позиции можно производить относительно длинные разрезы тонких слоев (например, поверхностной фасции, подкожной мышцы шеи).
Позиция «столового ножа»
В этой позиции кончиками I–III пальцев охватывают шейку скальпеля. Ручка скальпеля упирается в ладонь.Упор рукоятки скальпеля в ладонь позволяет развивать на кромке лезвия значительное усилие. Скальпелем в позиции «столового ножа» следует производить длинные разрезы заданной глубины следующих слоев: кожи и подкожной жировой клетчатки, капсулы суставов, мышц.
Методические приемы, облегчающие рассечение мягких тканей
Рассечение кожи и подкожной жировой клетчатки требует соблюдения определенных условий:
Операционное поле должно быть хорошо освещено и доступно для обзора на всей площади.
Планируемую линию разреза нужно маркировать хирургическим фломастером. Царапины, нанесенные кончиком скальпеля или концом иглы, в качестве ориентира использовать недопустимо из-за значительного риска послеоперационного нагноения.
При рассечении кожи скальпелем следует соблюдать следующие правила.
1. Перед рассечением кожу следует фиксировать и растянуть в стороны пальцами левой руки. Смещение кожи во время движения лезвия скальпеля может привести к нарушению направления и формы планируемого разреза.
2. Начиная разрез, скальпель следует поставить перпендикулярно поверхности кожи и проткнуть этот слой с подкожной жировой клетчаткой на всю толщину (рис. 26а).

Рис. 26. Методика рассечения кожи и подкожной жировой клетчатки (объяснение в тексте) (по: Лопухин Ю. М., Молоденков М. Н., 1968).
Для манипуляций, производимых хирургическим ножом (скальпелем), используют различные позиции его в руке хирурга. Выделяют четыре основных позиции хирургического ножа:
1. Позиция «писчего пера».
При фиксации скальпеля в этой позиции предплечья хирурга обязательно должны иметь опору (опираться на подлокотники, столешницу). Невыполнение этого условия значительно нарушает точность движений.
В этой позиции скальпелем производят особо точные разрезы:
Рассекают кожу и подкожную жировую клетчатку при формировании лоскутов;
- рассекают спайки в брюшной и грудной полости;
- производят фигурные разрезы сухожилий;
- производят разрезы мягких тканей в области лица и шеи при косметических операциях.
2. Позиция «меча» («ампутационного ножа»).
Ручку скальпеля (ампутационного ножа) держат «в кулаке», обратив лезвие «к себе».
В соответствии с названием данная позиция скальпеля предназначена для выполнения сильных круговых разрезов мягких тканей до кости при круговых ампутациях (одномоментных, двухмоментных, трехмоментных).
Для описания хирургическим ножом полной окружности с рассечением мягких тканей на заданную глубину рука хирурга должна быть заведена под рассекаемый сегмент конечности так, чтобы лезвие было обращено «от себя». Плавное передвижение лезвия ампутационного ножа (скальпеля) по всей длине окружности «от себя» позволяет аккуратно рассечь мягкие ткани на заданную глубину.
Проведение круговых разрезов на всю глубину мягких тканей наиболее эффективно на участках конечностей с одной костью (плечо, бедро).
При одномоментной ампутации рассечение мягких тканей до кости производят одним круговым движением ампутационного ножа. Преимуществом является быстрота и простота выполнения разреза. Недостаток заключается в формировании резко конусовидной «порочной» культи, образующейся за счет разной сократительной способности тканей. Вершиной такой культи является опил кости.
При двухмоментной круговой ампутации первым движением ампутационного ножа рассекают кожу, подкожную жировую клетчатку и собственную фасцию. Край сократившейся кожи определяет уровень второго кругового движения - циркулярного рассечения мышц до кости. Преимущества и недостатки двухмоментной ампутации полностью совпадают с аналогичными характеристиками одномоментной операции. В некоторой степени преодолеть недостатки двухмоментной ампутации можно при использовании модификации «с манжеткой»:
После кругового рассечения кожи, подкожной жировой клетчатки и собственной фасции производят отделение единого комплекса этих слоев от мышц с формированием своеобразной «манжетки»;
При формировании «манжетки» лезвие скальпеля следует ориентировать перпендикулярно поверхности мышц. Расположение лезвия скальпеля под углом может привести к повреждению сосудов с нарушением кровоснабжения «манжетки».
Второй момент ампутации выполняют на уровне основания манжетки по ранее описанным правилам.
Сформированная манжетка служит для закрытия поперечного сечения культи.
При трехмоментной конусо-круговой ампутации но H. И. Пирогову порядок действий следующий:
1. Первый момент операции - циркулярное рассечение кожи, подкожной жировой клетчатки и собственной фасции. Края сократившейся кожи являются исходным уровнем для выполнения второго момента ампутации.
2. Второй момент операции - циркулярное рассечение одним движением ножа мышц до кости. За счет разной сократительной способности слоев образуется конус, обращенный вершиной дистально. Особенностью этого этапа операции является необходимость уменьшения угла образовавшегося конуса (заострение его) за счет тяги поверхностных слоев в проксимальном направлении. Смещение поверхностных слоев производит ассистент хирурга. В результате поверхностные слои конечности сжимаются наподобие взведенной пружины.
3. Третий момент ампутации - циркулярное рассечение одним движением ампутационного ножа мышц на уровне оттянутой в проксимальном направлении кожи до кости.
После прекращения смещения поверхностных слоев в проксимальном направлении они занимают за счет эластичности исходное положение. Таким образом происходит образование конуса с вершиной, обращенной проксимально.
Преимущества операции:
Относительная простота и быстрота выполнения.
Недостатки:
Образование послеоперационного рубца на нижней (рабочей) поверхности культи;
- неэкономность (для формирования конуса, обращенного вершиной проксимально, «расходуется» значительный по длине сегмент здоровых тканей конечности);
- травматичность (при выполнении ампутации на бедре двукратно пересекается седалищный нерв).
Для исключения этого недостатка можно воспользоваться модификацией, предложенной П. А. Куприяновым:
Во время выполнения второго момента ампутации мышцы бедра следует рассекать не до кости, а только на глубину ампутационного ножа, сохраняя седалищный нерв в целости;
- третий момент ампутации выполняют обычным способом.
3. Позиция «смычка».
В этом случае ручка хирургического ножа должна находиться между сомкнутыми дистальными фалангами II-V пальцев с одной стороны и дистальной фалангой I пальца - с другой стороны.
При значительном надавливании на лезвие скальпеля в этой позиции между дистальпыми фалан гоми I и II пальцев образуется своеобразная ось вращения, ограничивающая глубину разреза (рукоятка скальпеля начинает выскальзывать из пальцев при чрезмерном надавливании на лезвие). Скальпелем в этой позиции можно производить длинные разрезы топких слоев (например, париетальной брюшины, плевры).
4. Позиция «столового ножа». В этой позиции кончиками I, II, III пальцев охватывают шейку скальпеля. Ручка скальпеля упирается в ладонь.
Упор рукоятки скальпеля в ладонь позволяет развивать па кромке лезвия значительное усилие. Во избежание ятрогеиных повреждений необходима систематическая тренировка для выработки соответствующих ощущений при последовательном рассечении слоев разной плотности.
Одной из старинных забав хирургов является рассечение на спор заданного количества листов из пачки писчей бумаги.
Скальпелем в позиции «столового ножа» следует производить длинные разрезы заданной глубины следующих слоев: кожи и подкожной жировой клетчатки, капсулы суставов, мощных мышц.Методические приемы, облегчающие рассечение мягких тканей
Операционное поле должно быть хорошо освещено и доступно для обзора на всей площади.
Планируемую линию разреза нужно маркировать хирургическим фломастером. Царапины, нанесенные кончиком скальпеля или концом иглы, в качестве ориентира использовать недопустимо из-за значительного риска послеоперационного нагноения.
При рассечении кожи скальпелем следует соблюдать следующие правила:
1. Перед рассечением кожу следует фиксировать и растянуть в стороны пальцами левой руки. Смещение кожи во время движения лезвия скальпеля может привести к нарушению направления и формы планируемого разреза.
2. Начиная разрез, скальпель следует поставить перпендикулярно поверхности кожи и проткнуть этот слой с подкожной жировой клетчаткой на всю толщину.
3. Затем следует перевести скальпель в наклонное положение иод углом 45° к поверхности кожи, проведя брюшком разрез необходимой длины.
Нельзя рассекать кожу пилящим движением, так как образование зазубрин в последующем приведет к формированию грубого рубца. Для проведения качественного разреза лезвие скальпеля следует тянуть с небольшим усилием (Kein drug, nvi r zug - - «Не давление, а только тяга» - старинное правило, сформулированное немецкими хирургами).
4. В конце разреза скальпель снова нужно перевести в положение, перпендикулярное поверхности кожи. Соблюдение этого правила позволяет получить рану в форме «колодца», то есть одинаковой глубины на всем протяжении.
Рассечение кожи и подкожной жировой клетчатки скальпелем, лезвие которого находится в неизменном положении под углом 45° в начальной, средней и в конечной (разе движения, приведет к формированию конусовидной рапы, не обеспечивающей хирургу комфортных условий в ее глубине.
Движение скальпеля под постоянным углом. 90° к поверхности кожи неизбежно сопровождается формированием зазубрин па краях раны и отклонением от первоначально выбранного направления разреза.
Разрез обычно проводят как при написании букв «слева направо».
При формировании овальных или полукруглых лоскутов на питающей ножке встречные разрезы с каждой стороны нужно проводить от основания к вершине.
При проведении кругового разреза радиус дуги, кромки лезвия брюшистого скальпеля должен соответствовать радиусу разреза.
При формировании кожно-фасциальных лоскутов лезвие скальпеля должно быть расположено перпендикулярно поверхности подлежащих мышц. «Подсечение» лоскута лезвием скальпеля, ориентированного под углом, может привести к нарушению кровоснабжения лоскута.
Выбор направления разреза определяется целью оперативного вмешательства. При этом следует учитывать следующие факторы:
Для достижения хорошего косметического эффекта проводить разрез кожи нужно в строгом соответствии с ходом линий напряжения кожи;
- для хорошего зияния раны (при вскрытии гнойников, при необходимости трахеостомии и т. д.) линию разреза располагают поперек хода линий Лангера.
На участке кожи, под которым находятся мышцы с большой амплитудой сокращений, разрез следует выполнять перпендикулярно направлению сокращения мышц;
- в области с несколькими разнонаправленными мышцами, для выбора направления разреза следует учитывать ход волокон основной (в функциональном отношении) мышцы;
- на боковых поверхностях суставов линии разрезов ориентируют параллельно ходу направления мышечных волокон.
При выполнении оперативных доступов нужно учитывать толщину подкожной жировой клетчатки. При толщине подкожной жировой клетчатки, не превышающей 15 мм, длила разреза стандартная (указанная в руководствах по оперативной хирургии). В тех случаях, когда толщина подкожного жирового слоя более 15 мм, к стандартной длине разреза нужно прибавить гипотетическую толщину подкожного жирового слоя. Например, при аппеидэктомии длина стандартного разреза при доступе по Мак-Бурнею - Волковичу - Дьяконову равна 8-10 см. При предполагаемой толщине подкожной жировой клетчатки 2,5 см при расчете длины разреза нужно прибавить эту величину к стандартной длине разреза (8+2,5 см = 10,5 см).
3. Линия рассечения мягких тканей должна обязательно совпадать с ходом сосудисто-нервных пучков. Ориентация разреза поперек хода сосудисто-нервных пучков чревата возможностью повреждения элементов, их составляющих.
В некоторых случаях хирургический нож применяют для рассечения тканей в направлении из глубины к поверхности вспарывающим движением.
1. Такое движение применяют при продольной трахеотомии:
Переднюю стенку трахеи фиксируют однозубым крючком;
- для исключения ранения задней стенки трахеи длина режущей кромки скальпеля должна быть не более 10 мм, для этого заднюю часть лезвия оборачивают марлей, лейкопластырем.
К лезвию скальпеля можно приложить указательный палец, дистальная фаланга которого будет являться ограничителем:
Скальпель нужно держать под острым углом к длиннику шеи (не вертикально!) брюшком кверху и обушком, обращенным к перешейку щитовидной железы;
- после прокола передней стенки трахеи продолы юс ее рассечение производят «на себя», то есть вспарывающим движением сзади наперед. Этот прием наиболее безопасен. Выполнение продольной трахеотомии скальпелем, зафиксированным в обычном положении, может привести либо к неполному вскрытию просвета трахеи, либо к повреждению не только ее задней стенки, но и пищевода.
2. Вспарывающее движение лезвием скальпеля используют для рассечения так называемого «ключа сустава Лисфранка» при необходимости выполнения экзартикуляции в плюснепредплюсневом суставе. Лезвие резекционного ножа или брюшистого скальпеля вводят продольным движением между I и II плюсневыми костями, обращая режущую кромку кпереди. Затем сильным вспарывающим движением рассекают мощную связку, соединяющую I клиновидную кость со II плюсневой (lig. cuneometatarseum secundum - BNA). После рассечения этой связки и сильного подошвенного сгибания сустав полностью раскрывается.
Конструктивные особенности микрохирургических скальпелей
К таким особенностям относятся:
1. Сочетание длинной рукоятки с миниатюрным лезвием.
2. Круглая рукоятка с рифленой поверхностью для обеспечения прецизионных движений (рис. 8).
Микрохирургический скальпель при рассечении тканей нужно держать в позиции «писчего пера» или «смычка» .
Г. М. Семенов
Современные хирургические инструменты
ГЛАВА 2 ОСНОВНЫЕ ЭЛЕМЕНТЫ ОПЕРАТИВНОЙ ТЕХНИКИ
ГЛАВА 2 ОСНОВНЫЕ ЭЛЕМЕНТЫ ОПЕРАТИВНОЙ ТЕХНИКИ
Врач любой специальности должен уметь произвести в чрезвычайных ситуациях первичную хирургическую обработку раны. Для этого необходимо овладеть основными элементами оперативной техники, с помощью которых можно выполнить:
- разъединение тканей;
- остановку кровотечения;
- соединение тканей.
Разъединение тканей можно выполнить разнообразными приемами. Для разъединения мягких тканей применяют прокол (пункционной иглой, троакаром - остроконечным стержнем с надетой на него стальной трубкой), рассечение (скальпелем, ножницами), разделение тупым методом (каким-либо инструментом или даже пальцами), разъединение с помощью специальных физических методов (лазерный луч, ультразвук и пр.).
Остановка кровотечения. Остановка кровотечения бывает временной и окончательной.
Временная остановка кровотечения. Наружное венозное и капиллярное кровотечение останавливают с помощью давящей повязки. Временная остановка артериального кровотечения на конечностях достигается либо путем пальцевого прижатия на участке проекционной линии, где артерия проходит рядом с костью, либо наложением резинового жгута выше места повреждения. При этом следует помнить, что жгут накладывают на сегмент конечности с одной костью (плечо, бедро), поскольку расположенные между костями артерии, например на предплечье или голени, не удастся сдавить достаточно надежно.
В ране, в том числе операционной, возможна временная остановка кровотечения прижатием кровоточащих сосудов стерильным тампоном или пальцем. Чаще кровотечение останавливают путем наложения на сосуд кровоостанавливающего зажима.
Окончательная остановка кровотечения. Обычно ее производят путем перевязки сосудов на месте повреждения или, реже, на протяжении. Поврежденный сосуд вместе с окружающими его тканя-
ми (подкожная жировая клетчатка, мышца и т. д.) зажимают кровоостанавливающим зажимом и перевязывают нитью (лигатурой). Для перевязки сосудов применяют шелк, кетгут и синтетические материалы (капрон, дакрон, пролен и др.).
В плотных (ригидных) тканях (апоневроз, твердая мозговая оболочка) иногда не удается наложить кровоостанавливающий зажим; в этих случаях кровотечение останавливают прошиванием тканей кровоточащего участка через его толщу.
Применяемый в хирургии электронож (диатермокоагуляция) надежно останавливает кровотечение из мелких сосудов и даже сосудов среднего диаметра, что позволяет экономить время, затрачиваемое на остановку кровотечения.
При повреждении крупных сосудов следует прибегать к наложению сосудистого шва и, возможно, реже - к их перевязке.
Для соединения тканей чаще всего накладывают швы (ручные или механические) различным шовным материалом (шелк, кетгут, капрон, металл и др.), применяют технические приспособления (металлические стержни, скобы, проволока и др.). Реже используют сварку (ультразвуковую и пр.), склеивание различными клеями и т. д.
ХИРУРГИЧЕСКИЙ ИНСТРУМЕНТАРИЙ
Хирургические инструменты можно разделить на инструменты общего назначения и специальные инструменты. Примеры наборов специальных инструментов приводятся в специальных руководствах по оперативной хирургии. Инструменты общего назначения должен знать врач любой специальности и уметь ими пользоваться.
ИНСТРУМЕНТЫ ОБЩЕГО НАЗНАЧЕНИЯ
1. Для разъединения тканей: скальпели, ножи, ножницы, пилы, долота, остеотомы, кусачки и др. К режущим инструментам относятся также резекционные ножи, применяемые для разрезания плотных сухожильных тканей вблизи суставов, и ампутационные ножи.
2. Вспомогательные инструменты (расширяющие, фиксирующие и др.): пинцеты анатомические и хирургические; тупые и острые крючки; зонды; большие расширители раны (зеркала); корнцанги, зажимы Микулича и др.
3. Кровоостанавливающие: зажимы (типа Кохера , Бильрота , Холстеда , «Москит» и др.) и лигатурные иглы Дешана .
4. Инструменты для соединения тканей: иглодержатели разных систем с колющими и режущими иглами.
Используемые при манипуляциях хирургические инструменты должны быть стерильными.
Хирургические инструменты передают из рук в руки тупыми концами в сторону принимающего, чтобы режущие и колющие части не травмировали рук. При этом передающий должен держать инструмент за середину.
Большинство хирургических инструментов изготавливается из хромированной нержавеющей стали. Число хирургических инструментов в настоящее время достигает нескольких тысяч.
ИНСТРУМЕНТЫ ДЛЯ РАЗЪЕДИНЕНИЯ МЯГКИХ ТКАНЕЙ
Скальпели, или хирургические ножи
Назначение: рассечение любых мягких тканей (кожа, подкожная жировая клетчатка, фасции, апоневрозы, стенка кишки и пр.).
Устройство: рукоятка, шейка, лезвие (режущая кромка) и обушок. Возможно съемное лезвие для одноразового использования.
По форме лезвия различают остроконечные и брюшистые (с сильно выпуклой режущей кромкой) скальпели (рис. 2.1). Брюшистый скальпель применяют для производства длинных линейных разрезов на поверхности тела, остроконечный - для глубоких разрезов и проколов.
Положение в руке:
В позиции столового ножа, когда указательный палец упирается в обушок, для рассечения кожи, других плотных тканей, для нанесения глубоких разрезов, строго дозированных по силе нажима (рис. 2.2);
 Рис. 2.2.
Позиции скальпеля в руке:
Рис. 2.2.
Позиции скальпеля в руке:
1 - столового ножа;
2 - писчего пера; 3 - смычка
В позиции писчего пера при проколе тканей, отделении (препарировании) тканей, при производстве коротких точных разрезов в глубине раны;
В позиции смычка для проведения длинных поверхностных, неглубоких разрезов. Не следует резать лезвием скальпеля,
направленным кверху, кроме тех случаев, когда разрез ведется по зонду.
Ножницы хирургические
Назначение: рассечение небольших по толщине образований (апоневрозы, фасции, серозные листки, стенка сосуда и пр.) и шовного материала.
Ножницы раздавливают ткани между лезвиями, поэтому их нельзя использовать при рассечении кожи, объемных тканей, например мышц.
Устройство: два лезвия, переходящих в бранши с кольцами на концах, и соединяющий их винт. Концы лезвий острые или тупые, лезвия могут быть изогнуты по плоскости и под углом к оси.
Наиболее часто используют тупоконечные изогнутые по плоскости ножницы - ножницы Купера . Их преимущество состоит в том, что при продвижении вперед они не ранят ткани. Их можно использовать также для тупого разъединения тканей путем разведения лезвий. Ножницами Купера рассекают оттянутые при помощи крючков или пинцетов ткани (рис. 2.3).
 Рис. 2.3.
Хирургические ножницы:
Рис. 2.3.
Хирургические ножницы:
1 - остроконечные прямые; 2 - тупоконечные изогнутые
 Рис. 2.4.
Положение ножниц в руке
Рис. 2.4.
Положение ножниц в руке
Положение в руке: ногтевая фаланга IV пальца рабочей руки находится в нижнем кольце, III палец лежит на кольце в месте его соединения с браншей, II палец упирается в винт. В кольце верхней бранши располагается ногтевая фаланга I пальца (рис. 2.4).
ВСПОМОГАТЕЛЬНЫЕ ИНСТРУМЕНТЫ
Вспомогательные инструменты используются для расширения операционной раны, фиксации и оттягивания тканей.
Пинцеты
Для захватывания тканей в ране употребляют пинцеты, состоящие из двух упруго соединенных металлических пластинок-ветвей.
Назначение: фиксация органа или тканей при работе с ними; фиксация иглы в определенный момент наложения швов.
Устройство: две пружинящие стальные пластинки, расходящиеся под углом, анатомические - с поперечными насечками на концах, хирургические - с острыми зубчиками (рис. 2.5). Пинцет анатомический захватывает ткани более мягко, а хирургический - более травматично, но удерживает надежнее.
 Рис. 2.5.
Пинцеты:
Рис. 2.5.
Пинцеты:
а - анатомический; б - хирургический
При операциях на мягких тканях, сосудах, кишечнике употребляют анатомические пинцеты, для захватывания более плотных тканей (апоневроз, сухожилие, края кожи) - хирургические.
Положение в руке: пинцет захватывают, как правило, левой рукой в средней части пластинок, где имеются площадки с рифлением, чтобы регулировать силу сдавления пружины и прочно фиксировать ткани.
 Рис. 2.6.
Фиксация пинцета:
Рис. 2.6.
Фиксация пинцета:
а - правильная; б - неправильная
Правильное положение пинцета в руке - положение писчего пера (рис. 2.6).
Крючки пластинчатые (Фарабёфа )
Назначение: разведение краев глубокой раны вблизи крупных сосудов или отведение объемных образований (например, мышечных пучков). Размер выбранных крючков зависит от длины операционного разреза и глубины операционной раны.
Устройство: пластина, имеющая сглаженные тупые края и изогнутая в виде двух русских букв «Г», соединенных длинными частями (рис. 2.7).
Положение в руке: обычно ассистент захватывает крючки за длинную перекладину буквы «Г» в кулаки, короткие перекладины вводит
 Рис. 2.7.
Крючки Фарабёфа
Рис. 2.7.
Крючки Фарабёфа
в рану, располагая их друг против друга симметрично под прямым утлом к краю раны. Тяга при разведении краев раны должна быть равномерной, чтобы не сместить ее направление.
Крючки зубчатые (тупые и острые) Фолькманна
Назначение: острые крючки используют только для оттягивания и фиксации кожи и подкожной клетчатки; тупые - для отведения отдельных анатомических образований в глубине раны (сосуды, сухожилия и пр.) (рис. 2.8).
Устройство: хирургический инструмент в виде вилки, зубцы которой (острые или тупые) плавно изогнуты под углом более 90°, а ручка снабжена кольцом для пальца.
Положение в руке: ручку крючка захватывают в кулак, II палец вводят в кольцо для более прочной фиксации инструмента в руке.
 Рис. 2.8.
Крючки зубчатые Фолькманна
Рис. 2.8.
Крючки зубчатые Фолькманна
Зонд желобоватый
Назначение: используется для предохранения от повреждений скальпелем глубжерасположенных тканей при рассечении пластинчатых анатомических образований (фасция, апоневроз и др.).
Устройство: полоска с желобом и отупленными краями, переходящая в расширенную пластинку (рис. 2.9).
Положение в руке: зонд фиксируют за пластинку между I и II пальцами
вспомогательной руки хирурга.
руют за пластинку между I и II па  Рис. 2.9.
Зонд желобоватый
Рис. 2.9.
Зонд желобоватый
Лигатурная игла Дешана
Назначение: проведение лигатур под кровеносный сосуд и другие анатомические образования. По изгибу игла может быть для правой и левой рук.
Устройство: изогнутая тупая игла, имеющая отверстие на конце и длинную ручку (рис. 2.10).
Положение в руке:
ручку
инструмента берут в кулак. Лигатуру вводят в отверстие, как нитку в
швейную иглу. Недостатками иглы являются отсутствие механического ушка и
трудность вдевания нити, поэтому при работе с иглой Дешана лигатура
должна быть вставлена в ушко заранее. Рис. 2.10.
Игла Дешана
вставлена в ушко заранее. Рис. 2.10.
Игла Дешана
Корнцанг (прямой и изогнутый)
Назначение: инструмент используется для подачи стерильных предметов в операционной и перевязочной нестерильными руками (корнцанг помещают в дезинфицирующий раствор со стороны губок; бранши и кольца остаются нестерильными). Корнцанг можно использовать в ходе хирургической операции, если необходимо пройти через ткани тупо (например, при вскрытии флегмон и абсцессов).
Устройство: длинные бранши с кольцами, широкие массивные губки в виде олив и замок-кремальера (рис. 2.11). Корнцанг может быть прямым и изогнутым.
 Рис. 2.11.
Корнцанг прямой:
Рис. 2.11.
Корнцанг прямой:
1 - замок-кремальера; 2 - кольцо; 3 - бранша; 4 - винт; 5 - губки
Положение в руке: аналогично положению ножниц, только изогнутые концы инструмента направляются вниз (при подаче материалов).
Чтобы открыть замок-кремальеру, следует слегка нажать на кольца, сместить бранши по плоскости, а уже потом развести в стороны.
КРОВООСТАНАВЛИВАЮЩИЕ ЗАЖИМЫ
Кровоостанавливающие зажимы относятся к наиболее употребляемым и необходимым инструментам.
Назначение: временная остановка кровотечения.
Устройство: зажим любого вида состоит из двух браншей, соединенных винтом, который делит бранши на рабочую часть (губки) и прикольцевую часть. (тупенчатый замок-кремальера около колец фиксирует зажим в определенной рабочей позиции, обеспечивает сдавление сосуда без постоянного участия рук хирурга и позволяет регулировать силу этого сдавления.
1. 3ажимы Бильрота - прямые и изогнутые, с насечками на губках, но без зубчиков.
2. Зажимы Кохера - прямые и изогнутые, с насечками и зубчиками на концах губок.
3. Зажимы «Москит» - прямые и изогнутые, с очень узкими и короткими губками (рис. 2.12).
 Рис. 2.12.
Кровоостанавливающие зажимы:
Рис. 2.12.
Кровоостанавливающие зажимы:
1 - зажим Кохера; 2 - зажим Бильрота; 3 - зажим «Москит»
Положение в руке: такое же, как при использовании ножниц и корнцанга.
ИНСТРУМЕНТЫ ДЛЯ СОЕДИНЕНИЯ
МЯГКИХ ТКАНЕЙ НАЛОЖЕНИЕМ РУЧНЫХ ШВОВ
Хирургические иглы
Устройство: прямые и изогнутые стальные стержни, заостренные с одного конца, имеющие на другом ушко особой конструкции для быстрого введения нити. В настоящее время широко используются
и так называемые атравматические одноразовые иглы без ушка с впаянной в торец иглы нитью.
По форме сечения различаются иглы круглые - колющие и трехгранные - режущие. Иглы различают также по длине и степени изгиба (рис. 2.13).
 Рис. 2.13.
Иглы хирургические:
Рис. 2.13.
Иглы хирургические:
1 - режущие; 2, 3 - колющие изогнутые и прямые; 4 - атравматические
Минимальные размеры изогнутой хирургической иглы - 0,25 мм в диаметре и 8 мм в длину, максимальные - 2 мм в диаметре и 90 мм в длину. Иглы классифицируются по номерам и типам, соответственно им подбирают шовный материал.
Режущие трехгранные хирургические иглы с кривизной различного радиуса кривизны применяются для прошивания относительно плотных тканей (кожа, фасция, мышца, апоневроз); колющие иглы с круглым сечением - для соединения стенок полых органов и паренхиматозных органов. В последнем случае использовать трехгранные иглы нельзя, так как острые боковые края такой иглы могут привести к дополнительному повреждению ткани. Атравматические иглы используют, как правило, для наложения сосудистого или кишечного шва.
При работе без иглодержателя используют длинные прямые иглы.
Иглодержатели Гегара
Назначение: фиксация иглы для удобства наложения швов и исключения прикосновения пальцев к тканям.
Устройство: близки по конструкции к кровоостанавливающим зажимам, но имеют более массивные и короткие губки, на поверхности которых нанесены мелкие перекрещивающиеся нарезки для увеличения трения между иглой и губками и прочной фиксации иглы (рис. 2.14).
 Рис. 2.14.
Иглодержатель Гегара
Рис. 2.14.
Иглодержатель Гегара
Подготовка инструмента к работе:
1. Захватывают иглу губками иглодержателя на расстоянии 2- 3 мм от его кончика - наиболее узкой частью губок (захват иглы более широкой частью иглодержателя, ближе к винту, может привести к поломке иглы). При этом 2 / 3 длины иглы от острия должны быть свободны и находиться слева от иглодержателя (для правшей), острие иглы направляется в сторону заряжающего.
2. Для вдевания шовной нити в иглу длинный конец нити захватывают в кулак вместе с ручками иглодержателя рабочей рукой, а другой натягивают ее короткий конец вдоль инструмента, заводят за иглу слева от него и, используя иглу как упор, натягивают нить вправо от иглодержателя и подводят ее к разрезу середины ушка. Туго натянутой нитью нажимают на пружину ушка: нить разведет стенки ушка и пройдет в него автоматически. Концы нити расправляют и соединяют вместе. Один конец лигатуры должен быть в 3 раза длиннее другого
Положение в руке: Иглодержатель захватывают в кулак вместе с длинным концом лигатуры (если хирург работает с ассистентом, длинный конец лигатуры захватывает ассистент), II палец располагают вдоль браншей инструмента и фиксируют на винте или бранше. I палец при этом находится вверху. В другой руке хи-
 Рис. 2.15.
Вдевание шовной нити в иглу
Рис. 2.15.
Вдевание шовной нити в иглу
рург держит пинцет (хирургический - для кожи, анатомический - для других тканей), фиксируя прошиваемые ткани или придерживая иглу.
ШОВНЫЙ МАТЕРИАЛ
В настоящее время используют более 30 видов шовного материала.
По способности к биодеструкции (рассасыванию) все шовные материалы делятся на рассасывающиеся и нерассасывающиеся, по происхождению - на натуральные и искусственные, по структуре нити - на мононити (однородная структура) и полинити (в сечении состоящие из множества нитей - крученые, плетеные, с покрытием полимерным материалом или без него).
Кетгут - рассасывающаяся мононить натурального происхождения. Его изготавливают из мышечного и подслизистого слоев тонких кишок овец или серозных оболочек крупного рогатого скота. Применяется кетгут 9 номеров (? 000, 00, 0, 1-6). Толщина нитей - от 0,2 до 0,75 мм. Кетгут? 000-2 применяют для перевязки мелких сосудов, ? 3-4 - для погружных швов мягких тканей, ? 5-6 - для сшивания крупных мышц и т. д.
Сроки рассасывания кетгута зависят от толщины нитей, а также от состояния тканей в области шва. Для замедления рассасывания нити обрабатывают формалином, металлизируют (хромированный кетгут).
Отрицательными свойствами кетгута являются низкая прочность, аллергенность, большая абсорбционная способность. К тому
же он вызывает сильную тканевую реакцию в области шва. Специальная технология изготовления позволяет уменьшить отрицательные качества кетгута, поэтому он достаточно широко применяется в хирургии.
Окцелон, кацелон - рассасывающиеся искусственные полинити, изготовленные на основе целлюлозы.
Викрил, дексон, полисорб - рассасывающиеся искусственные полинити, изготовленные на основе полигликозидов.
Рассасывающиеся нити из искусственных материалов не обладают токсичностью, биологически инертны, прочнее кетгута. Кроме того, при их изготовлении можно легко дозировать сроки рассасывания и потери прочности, а также эластичность.
Шелк - нерассасывающийся натуральный шовный материал, из которого изготавливают полинити. Диаметр нитей - 0,3-0,7 мм. Шелк удобен при накладывании шва и завязывании узла (достаточно лишь двух узлов). Однако шелк очень реактогенен, обладает выраженной сорбционной способностью и фитильными свойствами. Эти недостатки в настоящее время устраняются с помощью специального покрытия.
Нейлон, капрон, лавсан, пролен и другие нерассасывающиеся искусственные шовные материалы выпускаются в виде плетеных, крученых нитей или мононитей. Они обладают высокой прочностью, эластичностью, инертны, незаменимы при протезировании, а также при шве тканей, долго находящихся под натяжением (апоневрозы, мышцы, сосуды, кожа и пр.). Однако многие нити затрудняют манипуляции хирурга - требуется завязывание как минимум трех узлов.
Металл используется в качестве шовного материала относительно редко. Так, металлическая проволока применяется для соединения костей, например для шва грудины.
Танталовые скрепки заряжают в сшивающий аппарат для механического шва (сосуда, бронха, кишки и пр.).
ТЕХНИКА ВЯЗАНИЯ ЛИГАТУРНЫХ УЗЛОВ
Все узлы, применяемые в хирургической практике, двойные (иногда тройные). Первый узел является основным и должен быть максимально затянут. Второй узел закрепляет первый, то есть предотвращает его развязывание, ослабление. Третий узел накладывают
при использовании кетгута и синтетических лигатур для большей прочности, так как эти нити очень эластичны, а их поверхность скользкая.
В хирургии различают множество видов узлов, но базовыми считают простой, морской и хирургический (рис. 2.16).
 Рис. 2.16.
Хирургические узлы:
Рис. 2.16.
Хирургические узлы:
I - простой; 2 - морской; 3 - хирургический
Приводим классический способ завязывания простого узла (рис. 2.17).
Концы нити захватывают руками (см. рис. 2.17; 1).
При формировании первого (основного) узла сначала меняют положение концов нитей в руках - левый конец лигатуры берут в правую руку, а правый - в левую, при этом образуется перекрест нитей (нить в левой руке располагают поверх нити, фиксированной правой рукой) (см. рис. 2.17; 2). Этот перекрест фиксируют между
II и I пальцами левой руки (II палец сверху, перекрест нитей прижат к основанию его ногтевой фаланги на ладонной поверхности, см.
рис. 2.17; 3).
I и II пальцами правой руки фиксируют конец нити, натягивают ее и подводят под выступающий конец ногтевой фаланги II пальца левой руки. Щель между нитями можно расширить III пальцем правой руки (см. рис. 2.17; 4). Далее поворотом левой руки кивательным движением II пальца конец нити проводят в щель (см. рис. 2.17; 5).
Узел затягивают (см. рис. 2.17; 6).
Для формирования простого узла второй (фиксирующий) узел завязывают аналогично первому, но второй этап - перекладывание концов лигатур - не выполняют.
Простой узел недостаточно прочен, он скользит, и его можно растянуть путем вытягивания одного конца лигатуры из петель другого.
 Рис. 2.17.
Этапы завязывания узла. Объяснение - в тексте
Рис. 2.17.
Этапы завязывания узла. Объяснение - в тексте
При формировании морского узла на втором этапе повторяют все действия сначала: захват концов нити, перекладывание концов нити из руки в руку (перекрест), проведение одного из концов нити в щель, затягивание.
Хирургический узел отличается от простого тем, что при завязывании первого (основного) узла правый конец лигатуры дважды обвивают вокруг левого конца. При затягивании такой первый узел в результате трения более прочно фиксирован и не расслабляется
перед завязыванием второго. Это самый надежный узел, но более громоздкий по сравнению с морским или простым.
Для успешного завязывания узла концы нитей должны быть постоянно натянуты.
Выбор вида узла зависит от этапа операции, применяемого шовного материала.
Кроме описанного классического способа вязания узла, в хирургической практике существует множество других способов вязания узлов. Однако в результате любых манипуляций должен получиться один из трех видов описанных выше узлов.
РАССЕЧЕНИЕ КОЖИ, ПОДКОЖНОЙ ЖИРОВОЙ КЛЕТЧАТКИ И ПОВЕРХНОСТНОЙ ФАСЦИИ
Величина и направление разреза кожи зависят от выбора доступа к органу, цели вмешательства, топографии органа и его проекции на кожу.
Инструменты: скальпель брюшистый или остроконечный. Скальпель держат в правой руке, как столовый нож. Перед выполнением разреза необходимо определить толщину подкожной клетчатки, взяв кожу в складку. От ее толщины будет зависеть глубина вкола скальпеля.
Вследствие подвижности кожи с подкожной клетчаткой перед разрезом ее нужно фиксировать I и II пальцами левой руки по направлению разреза. Разрез выполняют одним плавным движением скальпеля, чаще всего слева направо (рис. 2.18). Сначала делают вкол скальпеля перпендикулярно поверхности кожи на глубину, соответствующую толщине слоя подкожной жировой клетчатки, затем наклоняют его под углом 45° и продолжают разрез до конечной
 Рис. 2.18.
Положение скальпеля в руке и фиксация кожи при проведении разреза
Рис. 2.18.
Положение скальпеля в руке и фиксация кожи при проведении разреза
точки. Выкол производят также перпендикулярно. Разрез кожи, подкожной клетчатки и поверхностной фасции производят в один прием для обеспечения ровных краев разреза. При повторных рассечениях кожи образуются неровные края, мелкие лоскуты, которые могут некротизироваться. Если подкожная клетчатка развита слабо, скальпель безопаснее с самого начала держать под углом 45°, а затем дополнительно рассечь клетчатку в начале и конце разреза.
При правильном выполнении разреза глубина раны одинакова на всем протяжении, подлежащие слои (собственная фасция, апоневроз) не повреждены.
ВРЕМЕННАЯ ОСТАНОВКА КРОВОТЕЧЕНИЯ ИЗ СОСУДОВ ПОДКОЖНОЙ ЖИРОВОЙ КЛЕТЧАТКИ
Инструменты: зубчатые острые крючки Фолькманна, хирургический пинцет, марлевые салфетки и тампоны, кровоостанавливающие зажимы Бильрота, Кохера.
После рассечения кожи и подкожной клетчатки края раны расширяют зубчатыми крючками Фолькманна, заводя их поочередно у обоих краев раны. После разведения краев раны становятся видны кровоточащие участки. Кровь убирают тампонами - зажатыми в кровоостанавливающий зажим марлевыми салфетками. Рану не протирают, а промокают. При этом становятся хорошо видны особенно сильно кровоточащие сосуды. Их необходимо зажать кровоостанавливающим зажимом в первую очередь, то есть осуществить временную остановку кровотечения. Зажим устанавливают перпендикулярно стенке операционной раны, захватывая кровоточащий сосуд и небольшое количество клетчатки (рис. 2.19).
 Рис. 2.19.
Остановка кровотечения. Наложение зажима на кровоточащий сосуд
Рис. 2.19.
Остановка кровотечения. Наложение зажима на кровоточащий сосуд
Как правило, хирург и ассистент накладывают зажимы на кровоточащие сосуды противоположного края операционной раны, при необходимости выворачивая его пинцетом. Таким образом последовательно пережимают все кровоточащие сосуды. Зажимы при этом могут лежать по сторонам от раны.
После этого в уже сухой ране осуществляют окончательную ос тановку кровотечения.
ОКОНЧАТЕЛЬНАЯ ОСТАНОВКА КРОВОТЕЧЕНИЯ ИЗ СОСУДОВ ПОДКОЖНОЙ КЛЕТЧАТКИ
Шовный материал (кетгут? 000-1, шелк или синтетические рассасывающиеся нити длиной 20-25 см), ножницы Купера.
Для перевязки сосуда, фиксированного зажимом, ассистент так приподнимает и поворачивает зажим, чтобы стал виден конец его губок («носик»). Хирург обводит лигатуру вокруг зажима так, чтобы завязать узел на сосуде, под «носиком». Для этого сначала делают первый узел на удалении от сосуда, а затем образовавшуюся петлю двумя указательными пальцами спускают до губок зажима, подводя ее под «носик» (рис. 2.20). При неправильном подведении лигатуры под зажим в узел могут попасть губки зажима, и сосуд не будет пе ревязан.
Затем выполняют основной прием, требующий слаженной, синхронной работы хирурга и ассистента. Хирург начинает затягивать узел под «носиком», а ассистент плавно раскрывает замок зажима и разводит его бранши. В этот момент хирург окончательно затягивает узел, что должно совпасть по времени с удалением зажима с сосуда. Если зажим будет снят раньше, чем затянут первый узел, то лигатура соскользнет с сосуда.
Не ослабляя натяжения концов нитей, завязывают второй, фиксирующий узел (см. рис. 2.21).
 Рис. 2.20.
Остановка кровотечения. Наложение лигатуры под «носиком» зажима
Рис. 2.20.
Остановка кровотечения. Наложение лигатуры под «носиком» зажима
 Рис. 2.21.
Затягивание лигатуры после снятия зажима
Рис. 2.21.
Затягивание лигатуры после снятия зажима
При использовании синтетических нитей завязывают и третий узел. Концы лигатур сразу же срезают ножницами очень коротко, оставляя 0,2-0,3 см (на ширину кончика лезвия ножниц).
В результате правильно проведенной манипуляции лигатура прочно фиксирована на сосуде и окружающих его тканях, кровотечение остановлено.
РАССЕЧЕНИЕ СОБСТВЕННОЙ ФАСЦИИ И АПОНЕВРОЗА
Инструменты: скальпель, ножницы Купера, анатомические пинцеты, желобоватый зонд.
Фасцию, апоневроз рассекают скальпелем с помощью желобоватого зонда для предотвращения повреждения лежащих под ними мышц и сосудов. Сначала скальпелем делают небольшой прокол или разрез, через образовавшееся отверстие вводят желобоватый зонд или пинцет и приподнимают на нем фасцию. При правильном введении зонда натянутая на нем фасция хорошо видна, а зонд зачастую просвечивает под ней.
По желобоватому зонду рассекают фасцию при помощи скальпеля, установив его лезвие режущей кромкой вверх и в направлении от себя (рис. 2.22).
Фасцию можно рассечь с помощью ножниц Купера. В образованное отверстие вводят сомкнутые лезвия ножниц и ими тупо
 Рис. 2.22.
Вскрытие апоневроза
Рис. 2.22.
Вскрытие апоневроза
отделяют глубжележащие образования. Затем под фасцию вводят одно лезвие ножниц, приподнимают им фасцию и рассекают.
РАЗЪЕДИНЕНИЕ МЫШЦ ПО ХОДУ МЫШЕЧНЫХ ПУЧКОВ. РАССЕЧЕНИЕ МЫШЦ
Инструменты: скальпель, анатомические пинцеты, ножницы Купера, крючки Фарабёфа.
Мышечные пучки, как правило, стараются не рассекать. После осторожного рассечения перимизия сомкнутыми ножницами Купера мышечные пучки тупо разъединяют. Это можно сделать, раздвигая бранши ножниц. Если мышцы расположены в несколько слоев, то разъединять их следует последовательно, так как направление мышечных пучков может не совпадать. Между раздвинутыми волокнами мышцы вставляют тупые зубчатые крючки или пластинчатые Фарабёфа.
При невозможности тупого разъединения мышечных пучков мышцы рассекают при помощи скальпеля.
ОСТАНОВКА КРОВОТЕЧЕНИЯ ИЗ МЫШЦЫ (ВРЕМЕННАЯ И ОКОНЧАТЕЛЬНАЯ)
Инструменты: кровоостанавливающие зажимы Бильрота, иглодержатель Гегара, колющие изогнутые иглы, рассасывающийся шовный материал, ножницы Купера.
Так как мышечная ткань более упругая и более плотная, чем жировая клетчатка, остановить кровотечение из сосуда простой
перевязкой, как при остановке кровотечения из подкожной клетчатки, не удается: лигатура соскользнет с мышечной ткани. Используют специальный прием фиксации лигатуры - прошивание (рис. 2.23).
На кровоточащий участок мышечной ткани поперек волокон накладывают зажим Бильрота. Придерживая зажим, хирург с помощью иглодержателя проводит иглу через толщу мышечной ткани позади зажима как можно ближе к нему (рис. 2.23; 1), зафиксировав длинный конец лигатуры, освобождает ее от иглы. Ассистент захватывает зажим за кольца и разворачивает его, чтобы хирургу хорошо был виден его «носик». Хирург подводит один конец лигатуры под «носик» и завязывает один узел (рис. 2.23; 2), затем один конец лигатуры проводит вокруг зажима со стороны колец и завязывает еще один узел (рис. 2.23; 3). В момент его затягивания ассистент
 Рис. 2.23.
Остановка кровотечения из мышцы с прошиванием. Объяснение - в тексте
Рис. 2.23.
Остановка кровотечения из мышцы с прошиванием. Объяснение - в тексте
плавно снимает зажим, освобождая захваченную мышечную ткань, а хирург дотягивает узел (рис. 2.23; 4).
Не ослабляя натяжения нитей, хирург завязывает фиксирующий узел, а при необходимости еще один.
При правильном проведении манипуляции лигатура не соскальзывает с тканей, кровотечение остановлено.
СОЕДИНЕНИЕ МЯГКИХ ТКАНЕЙ ОПЕРАЦИОННОЙ РАНЫ ПРИ ПОМОЩИ РУЧНЫХ ШВОВ
Наложение швов - наиболее частый способ соединения тканей. Швы бывают различных видов: узловые, непрерывные, матрацные и др. (рис. 2.24).
 АБ В
АБ В
Рис. 2.24. Виды швов:
А - узловой; Б - непрерывный; В - матрацный
Узловой шов состоит из отдельных стежков, каждый из них накладывается отдельной лигатурой длиной 20-25 см. Проведение каждого стежка включает 4 момента: вкол, выкол, протягивание лигатуры и ее завязывание.
Узловые швы обычно накладывают на кожу, апоневроз и мышцы.
Пинцетом фиксируют ткань, а острие иглы направляют перпендикулярно прокалываемой поверхности рядом с пинцетом.
Непрерывный шов накладывают одной нитью, длина которой зависит от длины шва (30 см и более). После наложения первого стежка нить протягивают сквозь ткани с оставлением небольшого конца, который и связывают с основной нитью. Этой основной нитью и накладывают весь шов до конца. Накладывая последний стежок, нить до конца не протягивают, а непротянутую часть складывают вдвое и связывают с оставшимся свободным концом.
Узловой шов менее травматичен, не вызывает сильной ишемии тканей.
Непрерывный шов обеспечивает более плотное сопоставление краев раны и герметизм, но вызывает ишемию, а при прорезывании хотя бы одного из стежков края раны расходятся.
В настоящее время в хирургии используют многочисленные модификации как узлового, так и непрерывного шва. Выбор зависит от конкретной хирургической ситуации (строение и функция органа, вид тканей, характер разреза и пр.). Соединение мышц при помощи узловых кетгутовых швов чаще используют после тупого разъединения мышечных пучков. Узловые кетгутовые швы проводят колющей или режущей иглой через всю толщу разъединенных мышц. Мышечные пучки сближают до соприкосновения краев. Сильно затягивать нити не следует, так как узлы могут прорезаться, травмировать мышечные пучки.
П-образные узловые швы на мышце используются как при тупом разъединении мышечных пучков, так и при их поперечном рассечении. Сначала прошивают «верхний» край мышцы, а затем «нижний», проводя иглу «на себя». С помощью пинцета меняют положение иглы в иглодержателе так, чтобы игла острием была направлена в правую сторону. Отступив на 1-1,5 см влево, прошивают сначала «нижний», а затем «верхний» край мышцы, проводя иглу «от себя». На «нижнем» краю мышцы остается перекладина «П». На «верхнем» краю остаются два конца лигатуры, которые связывают (рис. 2.25). Узел должен располагаться на расстоянии 1-2 см от края раны на поверхности мышцы.
Фасции и апоневрозы соединяют колющей иглой нерассасывающимся шовным материалом при помощи узловых швов. При сшива-
 Рис. 2.25.
П-образный шов на мышцу
Рис. 2.25.
П-образный шов на мышцу
нии соединительнотканных образований надо стараться не прошивать лежащие глубже образования, для чего пинцетом приподнимают края сшиваемых тканей. Расстояние между швами - 0,5-1,5 см.
При правильном сшивании фасций и апоневрозов их края плотно соприкасаются, линия шва подвижна по отношению к расположенным глубже образованиям.
СОЕДИНЕНИЕ КРАЕВ КОЖИ И ПОДКОЖНОЙ ЖИРОВОЙ КЛЕТЧАТКИ
Эта манипуляция производится при помощи узловых швов с использованием нерассасывающегося шовного материала и слабо изогнутой режущей иглы. Шов должен обеспечить соединение краев раны без образования «мертвого» пространства (остаточная полость в тканях), где может скапливаться тканевая жидкость. Это достигается точным сопоставлением слоев раны (подкожной жировой клетчатки и кожи) и прошиванием на всю ее глубину (рис. 2.26).

 Рис. 2.26.
Правильное (а) и неправильное (б) наложение швов на кожу
Рис. 2.26.
Правильное (а) и неправильное (б) наложение швов на кожу
Более точное сопоставление слоев раны достигается двухмоментным прошиванием, при котором вкалывание иглы с одного края раны и выкалывание с другого производятся в два приема.
Сначала край раны кожи захватывают пинцетом, делают вкол перпендикулярно коже на расстоянии 1-1,5 см от края, насаживая пинцетом ткань на иглу, и одновременно супинирующим движением кисти проводят иглу через кожу и подкожную клетчатку, погрузив максимально (до места фиксации в иглодержателе) через всю толщу кожи. При правильном выполнении манипуляции игла проходит сквозь ткани без больших усилий. Затем подхватывают иглу пинцетом (не пальцами!) у места ее выхода из подкожной клетчатки, иглодержатель перемещают в сторону острия иглы и фиксируют иглу губками уже с другой стороны прошиваемой ткани (как можно дальше от острия), при этом рука с иглодержателем поворачивается так, чтобы I палец располагался внизу. Иглу с нитью вытягивают из сшиваемой ткани. При этом игла совершает движение внутри ткани по кривой, не подрезая ее острыми краями замка. Придерживая иглу пинцетом, ее фиксируют губками иглодержателя так же, как в исходной позиции. Иглу подводят острием к точке прокола противоположного края подкожной клетчатки и кожи и повторяют супинирующее движение кисти. Затем, зафиксировав край кожи пинцетом, захватывают иглу у кожи так же, как при первом этапе (I палец направлен вниз), и коротким резким движением выводят иглу из тканей, оставив в них лигатуру. Ассистент придерживает длинный конец лигатуры, а хирург тянет иглодержатель с иглой на себя до выхода короткого конца нити из иглы.
При значительной толщине подкожной клетчатки сначала накладывают швы на глубокий слой клетчатки (кетгут или тонкий капрон), а затем шелковые - на кожу. Узловые швы накладывают на расстоянии 1,5 см друг от друга и затягивают до соприкосновения кожных краев, не сдавливая тканей. При завязывании узла ассистент сопоставляет (адаптирует) края раны при помощи двух хирургических пинцетов так, чтобы края были слегка вывернуты над поверхностью кожи (рис. 2.27). Узел шва следует размещать сбоку от линии раны.
Прошивание обоих краев раны в один прием рекомендуется тогда, когда рана поверхностная.
Правый (или противоположный) край кожной раны фиксируют хирургическим пинцетом, приподнимая кожу навстречу игле. Острие иглы ставят перпендикулярно прокалываемой поверхности
 Рис. 2.27.
Сопоставление краев кожной раны при завязывании узлов
Рис. 2.27.
Сопоставление краев кожной раны при завязывании узлов
на расстоянии 0,5-1 см от края раны (в зависимости от толщины и тургора кожи) и продвигают ее в косом направлении вращательным движением кисти через кожу, подкожную клетчатку и поверхностную фасцию, постепенно переводя кисть из положения пронации в положение супинации.
На этой же глубине проводят иглу строго симметрично через те же слои противоположной стенки раны, фиксируя пинцетом попеременно кожу и иглу. Хирургические пинцеты травмируют кожу, поэтому не следует сильно сдавливать их бранши. Иглодержатель перемещают к острию иглы с другого края раны, захватывают иглу в месте ее выхода из кожи и выводят из тканей. Придерживая длинный конец нити, тянут иглодержатель с иглой на себя и освобождают нить из иглы.
Расстояние между узлами составляет 0,5-1 см, в зависимости от толщины кожи и подкожной клетчатки (чем они толще, тем больше расстояние).
Узлы располагают сбоку от раны, чтобы не нарушать адаптацию ее краев и избежать давления узла на рубцовую ткань.
Если хирург работает один, то после наложения и завязывания всех швов он с помощью двух хирургических пинцетов устраняет дефекты сопоставления краев раны («запахивание» краев друг на друга, подворачивание краев в виде валика).
Нити обычно обрезают после наложения всех швов. Длина оставшихся концов нитей после их отсечения должна составлять 0,8-1,0 см для удобства последующего снятия швов.
При правильном выполнении узловых швов края раны соприкасаются «слой в слой», не стянуты узлами, не подвернуты внутрь, не «запахнуты» друг на друга, как полы одежды.
Однако четко сопоставить слои краев раны удается не всегда, изза чего остается довольно грубый, заметный послеоперационный рубец. Тонкий, почти незаметный рубец образуется при сшивании краев кожи с помощью узлового адаптирующего шва по Донати. Техника шва представлена на рис. 2.28.
 а
б
а
б
Рис. 2.28. Узловой адаптирующий шов по Донати:
а - схема проведения иглы и нити через ткани;
б - вид соединенных краев раны после завязывания узла
УДАЛЕНИЕ УЗЛОВЫХ КОЖНЫХ ШВОВ
Инструменты: хирургический пинцет, ножницы. Для снятия узлового шва следует зафиксировать хирургическим пинцетом концы шовных нитей и узел, приподнять и так подтянуть их в направлении кожного рубца, чтобы из лигатурного канала показалась влажная белая часть нити длиной 0,1-0,2 см. Эту часть разрезают при помощи ножниц, и пинцетом удаляют нить из канала (рис. 2.29). При этом через ткани проходит только та часть нити, которая там и находилась, а загряз- Рис. 2.29. Снятие узловых кож- ненные (наружные) участки нити не ных швов проходят.
 ПЕРВИЧНАЯ ХИРУРГИЧЕСКАЯ ОБРАБОТКА РАН
ПЕРВИЧНАЯ ХИРУРГИЧЕСКАЯ ОБРАБОТКА РАН
Существуют три классических типа заживления раны: заживление первичным натяжением; вторичным заживлением и заживление под струпом.
Заживление раны первичным натяжением характеризуется сращением краев раны путем соединительнотканной организации грануляционной ткани, которая прочно соединяет стенки раны. Рубец после заживления раны первичным натяжением ровный, гладкий, почти незаметный.
Заживление первичным натяжением возможно при плотном соприкосновении краев раны, сохранении их жизнеспособности и, главное, асептичности раны. Первичным натяжением заживают послеоперационные раны или небольшие резаные раны, когда края отстоят друг от друга не больше чем на 1 см.
Заживление раны вторичным натяжением происходит при обширных ранах, наличии в ране нежизнеспособных тканей, развитии инфекции. В отдельных участках дна раны появляются островки грануляций, которые постепенно заполняют всю рану и начинают реорганизовываться в рубец. Параллельно идёт процесс эпителизации от краёв раны.
Заживление раны вторичным натяжением всегда заканчивается формированием более или менее выраженного рубца. Чем выраженнее была инфекция, тем более грубым будет рубец.
Заживление под струпом происходит обычно при незначительных ссадинах, потёртостях, небольших ожогах I-II степени. Струп образуется в результате свёртывания излившейся крови и лимфы, под ним происходит быстрая регенерация эпидермиса, после чего струп отторгается. Если не присоединилась инфекция, то после заживления раны под струпом следа не остаётся.
Таким образом, заживление раны определяется наличием или отсутствием инфекции в ране. Степень инфицированности раны, в свою очередь, зависит от присутствия в ране некротически изменённых тканей.
Под первичной хирургической обработкой огнестрельной и травматической раны понимают оперативное вмешательство, заключающееся в иссечении ее краев, стенок и дна с удалением всех поврежденных, загрязнённых и пропитанных кровью тканей, а также инородных тел.
Цель операции - предупреждение раневой инфекции и острого нагноения раны и, следовательно, быстрое и полноценное заживление раны.
Первичная хирургическая обработка раны производится в первые часы после ранения. Даже при косвенных признаках некроза (размозжение, загрязнение, изоляция поврежденных тканей) поврежденные ткани иссекают.
Хирургическая обработка раны в первые дни после ранения при прямых признаках некроза (распад, дезинтеграция некротизированных тканей) и нагноении раны называется вторичной.
Для хорошего доступа кожные края раны иссекают двумя полуовальными разрезами в пределах здоровых тканей, учитывая топографию крупных анатомических образований в данном регионе и направление кожных складок (рис. 2.30).
При иссечении кожи следует удалять ее размозжённые, раздавленные, истонченные и резко синюшные участки. Цианоз или резкая гиперемия кожи обычно указывает на её последующий некроз. Критерием жизнеспособности кожных краев раны надо считать обильную капиллярную кровоточивость, легко определяемую при нанесении разреза.
Жизнеспособная мышца блестящая, розового цвета, обильно кровоточит, сокращается при разрезе. Погибшая мышца зачастую
разволокнена, синюшна, при разрезе не кровоточит, нередко имеет характерный «варёный» вид.
Эти признаки при некотором опыте позволяют почти всегда правильно определить границу живое - мёртвое и достаточно полно иссечь нежизнеспособные ткани. При сочетанных ранениях, когда повреждаются крупные сосуды, нервы, кости, первичную хирургическую обработку раны производят в определенной последовательности.
После иссечения нежизнеспособных тканей останавливают кровотечение: мелкие сосуды лигируют, крупные на время захватывают зажимами.
 Рис. 2.30.
Иссечение краёв раны при первичной хирургической обработке
Рис. 2.30.
Иссечение краёв раны при первичной хирургической обработке
При повреждении крупных сосудов вены перевязывают, а на артерии накладывают сосудистый шов.
Первичный шов нерва в ране накладывают, если есть возможность создать для нерва ложе из неповрежденных тканей.
Костная рана при открытых переломах любой этиологии должна быть обработана так же радикально, как и рана мягких тканей. Весь участок раздробленной, лишенной надкостницы кости необходимо резецировать в пределах здоровых тканей (обычно отступя от линии перелома на 2-3 см в обе стороны).
После первичной хирургической обработки рану послойно зашивают, конечность иммобилизуют на сроки, необходимые для консолидации кости, регенерации нерва или прочного срастания сухожилий. В сомнительных случаях рану наглухо не зашивают, а лигатурами лишь стягивают края раны. Через 4-5 сут при благоприятном течении раневого процесса швы можно затянуть, при осложнениях рана будет заживать вторичным натяжением. В углах раны оставляют дренажи, при необходимости используя активное дренирование - введение через дренажную трубку антисептических растворов и отсасывание жидкости вместе с гнойным экссудатом.
Сосудистый шов
Циркулярный обвивной шов по Каррелю является прототипом всех многочисленных модификаций сосудистого шва. При повреждении артерии, если есть возможность сблизить её концы, накладывают сосудистые зажимы выше и ниже места будущего шва. После иссечения поврежденных участков и удаления адвентиции (2-3 мм с каждой стороны) концы артерии сближают и накладывают на них 3 П-образных шва-держалки с помощью атравматических игл. При этом края сосуда выворачиваются, и здесь интима плотно прилежит к интиме. Участок сосуда между двумя ближайшими держалками сшивают обвивным швом, проводя иглу снаружи внутрь. Обычно шьют сверху вниз, то есть «на себя». Закончив сшивать одну грань, связывают лигатуру с одним из концов держалки, следя, чтобы при этом не был стянут или гофрирован наложенный непрерывный шов. Затем таким же образом сшивают две другие грани. Перед завязыванием последнего стежка слегка приоткрывают дистально наложенный сосудистый зажим, чтобы кровь вытеснила воздух. Завязав последний узел, полностью открывают дистальный сосудистый
зажим, кровоточащие участки сосудистого шва прижимают пальцем на несколько минут, после чего кровотечение, как правило, останавливается. Если кровотечение не прекращается, накладывают дополнительные узловые швы (рис. 2.31).
В настоящее время хирурги чаще используют сосудистый шов Карреля в модификации Морозовой. По этой модификации накладывают два шва-держалки, используя в качестве третьего лигатуру с иглой, которой начинают сшивать сосуд.
 Рис. 2.31.
Этапы выполнения сосудистого шва по Каррелю:
Рис. 2.31.
Этапы выполнения сосудистого шва по Каррелю:
1 - 3 шва-держалки, наложенные на сшиваемые концы сосуда; 2 - наложение
обвивного шва между двумя держалками; 3 - окончательный вид сосудистого
анастомоза
Если сблизить края повреждённой артерии не удаётся, прибегают к её протезированию с помощью либо аутовены, либо синтетического протеза. Техника соединения артерии с трансплантатом остаётся такой же.
При ранении части окружности артерии накладывают боковой сосудистый шов, непрерывный или узловой.
Механический шов сосудосшивающим аппаратом Гудова, довольно популярный в 60-е годы ХХ века, в настоящее время не применяется в связи с трудностями подготовки к сшиванию краёв артерий.
В заключение следует отметить, что сосудистый шов является основой всей реконструктивной сердечно-сосудистой хирургии.
Операции на венах конечностей
Наиболее частым вмешательством на венах является венепункция, с помощью которой вводят лекарственные вещества, берут кровь на исследование, проводят венографию, зондирование полостей сердца.
Наиболее часто для пункции используют v. intermedia cubiti. Если эта вена слабо выражена, то можно использовать v. cephalica, v. basilica на уровне локтевой ямки.
После наложения жгута в средней трети плеча место пункции обрабатывают спиртом или спиртовым раствором йода. Пункцию контурирующейся вены производят либо только иглой, либо иглой, надетой на шприц. Вкол иглы производят правой рукой, а большим пальцем левой руки натягивают кожу в месте пункции. Если игла без шприца введена правильно, то в канюле иглы появляются капли крови, тогда нужно быстро присоединить к игле шприц или систему для капельных вливаний. Если вкалывают иглу с присоединенным шприцем, то кровь появляется в шприце.
Жгут снимают, иглу слегка продвигают по ходу вены и медленно вводят раствор. При взятии крови для анализа жгут не снимают до конца процедуры.
Обнажение и рассечение вены называют венесекцией. Показаниями к венесекции являются продолжительные внутривенные вливания, а также одномоментные вливания в тех случаях, когда невозможно произвести пункцию вены. Производят разрез кожи и подкожной клетчатки длиной 3-4 см по проекции вены. Выделяют вену из окружающей клетчатки. Под выделенную вену подводят две лигатуры, дистальной перевязывают вену. Вену приподнимают, на ее передней стенке делают ножницами надрез, через который в просвет вены вводят иглу или катетер, на котором завязывают одним узлом проксимальную лигатуру. К игле (катетеру) присоединяют систему для переливания крови или растворов.
Шов сухожилий
Показанием к наложению шва на сухожилия чаще всего является травма. Первичный шов накладывают в первые 6 ч после травмы, под защитой антибиотиков этот срок может быть продлён до 24 ч. При сильно загрязнённых ранах и значительных дефектах сухожилия первичный шов накладывать нельзя. Вторичный шов может быть ранним (до 2 мес после травмы) или поздним (более 2 мес).
Техника шва сухожилия, расположенного вне синовиального влагалища, более проста. Концы пересечённого сухожилия подтягивают и заводят друг за друга, после чего сшивают насквозь или боковыми швами (внахлёст). Раненую конечность иммобилизуют.
Если повреждено сухожилие, расположенное внутри синовиального влагалища, задача хирурга усложняется, так как на поверхности сухожилия не должно быть узлов. В связи с этим было предложено довольно много способов, при которых узлы остаются между соединяемыми концами сухожилия, - внутриствольные адаптирующие швы (рис. 2.32).
 Шов нерва
Шов нерва
Показаниями к хирургическим вмешательствам на нервах конечностей обычно служат их полный или частичный перерыв, опухоли и невромы. При нарушении целостности нервных волокон их срастание первичным натяжением исключается.
Цель операции сшивания концов поврежденного нерва - сближение центрального и периферического концов, чтобы растущие из центрального конца нерва аксоны проникли в оболочки периферического конца, в котором аксоны и их миелино-ые оболочки постепенно подвергаются валлеровскому перерождению(рис. 2.33). Во время первичной хирургической обработки раны концырассечённого нерва сшивают. Пе-
 Рис. 2.33.
Шов нерва (схематически)
Рис. 2.33.
Шов нерва (схематически)
ред сшиванием поврежденные концы нерва отсекают острым скальпелем или лезвием безопасной бритвы одним движением. Атравматической иглой с самой тонкой синтетической нитью прошивают эпиневрий сначала на одном, а затем на другом конце, то же делают на противоположной стороне диаметра. Осторожно потягивая нити, сближают концы нерва таким образом, чтобы между ними оставался минимальный промежуток. Узлы завязывают. В зависимости от диаметра нерва между двумя первыми узлами на эпиневрий накладывают еще несколько швов. После наложения шва нерва конечность фиксируют гипсовой повязкой в течение 3-4 нед.